Tanderosie: de laatste inzichten
Verslag van de lezing van prof. Daniela Rios tijdens het IAPD-congres over tanderosie. Zij kwam met een dogma-shift: Nieuw onderzoek geeft aan dat er geen wachttijd nodig is voor poetsen na eten van iets zuurs. Ook vertelde zij over prevalentie van erosie in het melkgebit.
Gebitsslijtage kan ontstaan door:
– Attritie: tand-tand contact, bruxisme
– Abrasie: mechanische slijtage door externe factoren, anders dan voedsel
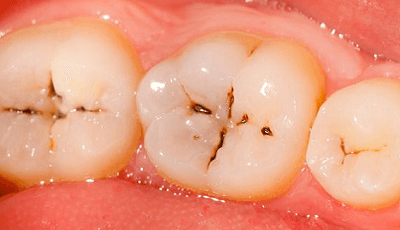
– Erosie: door chemische invloeden, kritisch pH-waarde < 4.5
Lifestyle
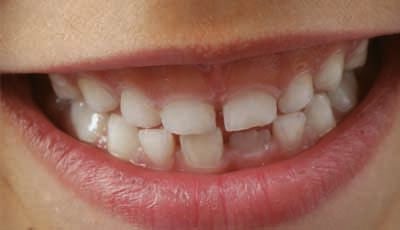
Wanneer er sprake is van een hoge prevalentie van erosie in het melkgebit, dan heeft dat een voorspellende waarde voor erosie in het blijvende gebit. De kans op erosie in het blijvende gebit is dan zelfs 4x zo hoog! Het is daarom belangrijk om als mondzorgverlener niet enkel op het gebit van kinderen te focussen, maar óók te kijken naar het kind zelf en zijn of haar lifestyle.
Gedrag en fluoride
Erosie enkel in het kindergebit hoeft niet aangepakt te worden, maar het gedrag dus wel! Zodra er ook blijvende elementen aanwezig zijn, dan is het raadzaam om naast educatie ook een fluoridespoeling of toothmousse toe te passen. Een voorbeeld hiervan kan zijn Polyvalent Metal fluoride (Elmex paarse spray, legt een fysieke barrière op de tand). Of het vervaardigen van een GIC-laag, welke het omliggende glazuur beschermt tegen erosie – mits er geen andere fysieke uitdagingen zijn.
Een gouden tip kan zijn, om zure frisdranken tijdens de maaltijd te nuttigen. De zuuraanval is namelijk minder agressief wanneer direct erna calcium, olie en ijzer wordt genuttigd.
Pathologische erosie
De mate van erosie wereldwijd in de blijvende dentitie is 30%. Wanneer wordt slijtage door erosie van het gebit als problematisch aangemerkt, en wanneer is het een proces van normale dental ageing? Met andere woorden; wanneer wordt veroudering een ziekte/probleem?
Er treedt op:
- Pijn
- Functieverlies
- Esthetische beperking.
Erosieve tandslijtage wordt pas als pathologisch aangemerkt, wanneer er sprake is van versnelde slijtage en de slijtage niet passend is bij de leeftijd van de patiënt. Het is dan zaak de slijtage te vertragen, samen met de patiënt. Dit is lastig omdat patiënten vaak (nog) niet bewust zijn van erosie. Omdat je op bijvoorbeeld social media het probleem niet ziet, wordt er aan voorbij gegaan.
Het is daarom belangrijk dat er meer educatie hierover wordt gegeven, aan zowel patiënten als aan professionals. Want rehabilitatie van (ernstige) erosie is complex, prijzig en niet de oplossing.
Focus op het gedrag van de patiënt, en ga samen op zoek naar de erosieve oorzaken in zijn voeding en gedrag.
Zachtere glazuurlaag
Het is belangrijk te beseffen dat er bij erosie amper tot geen biofilm aanwezig is, maar wel een erosieve laag. Hierdoor ontstaat een zachtere glazuurlaag, welke niet bestand is tegen mechanische krachten, zoals bij attritie (tand-tand contact) of abrasie (harde tandenborstel).
Een laag plaque vormt zelfs een fysieke barrière tegen de zure pH uit onder andere frisdrank. Het zuur zorgt er weer voor dat de bacteriën in plaque iets minder schadelijk kunnen zijn in termen van cariës. Het moet gebalanceerd zijn.
Het verschil tussen erosie door inname van zuur voedsel, en erosie door maagzuur (reflux, boulimia), is het klinische beeld. Bij reflux en boulimia zijn met name de palatinale vlakken van het bovenfront aangedaan.
Dogma-shift: geen wachttijd voor poetsen na eten van iets zuurs
Tot voor kort werd gedacht dat na het eten van iets zuurs, er een tijd gewacht moest worden met poetsen vanwege remineralisatie van de zachtere glazuurlaag. Dit was een hypothese, maar uit grootschalig onderzoek onder 3187 Europese volwassenen tussen de 18-35 jaar oud, zijn belangrijke nieuwe inzichten ontstaan:
Na consumptie van erosief voedsel is er gebleken dat er geen specifieke tijd gewacht moet worden vóórdat het gebit gepoetst mag worden. Er bleek geen relatie aantoonbaar tussen de wachttijd en de hoeveelheid slijtage, en ook geen relatie tussen deze wachttijd en hypersensitiviteit van het dentitie. Er werd wel een relatie gevonden tussen het type tandenborstel en poetsbeweging, op de hoeveelheid slijtage.
Daniela Rios is Associate Professor van het Department of Pediatric Dentistry, Orthodontics and Public Health, Bauru School of Dentistry, University of São Paulo.
Verslag door Jacolien Wismeijer, tandarts, voor dental INFO van de lezing van Prof. Daniela Rios, tijdens het IAPD-congres.