Restauratie: de nieuwste materialen en technieken
Verslag van de lezing van de internationaal bekende prosthodontist en tandtechnicus dr. Edelhoff, tijdens het NVVRT-congres Restauratieve tandheelkunde over de juiste materiaalkeuze en technieken bij restauratie.
Voorspelbare esthetiek bij het duurzaam restaureren kan alleen als er een nauwe samenwerking is tussen tandarts en tandtechniek. Systematische benadering begint met het zorgvuldig opstellen van een behandelplan dat leidt tot een diagnostische “wax-up” waarna de restauratiematerialen gekozen kunnen worden en de bijbehorende preparaties, de “soft tissue management” en de tijdelijke voorzieningen. De tijdelijke voorzieningen spelen een belangrijke rol in de communicatie tussen patiënt, tandarts en tandtechnicus en zijn van groot belang bij een voorspelbaar eindresultaat. CAD/CAM technologie kan dit concept verrijken door innovatieve diagnostische opties alsmede de toepassing van nieuwe en verbeterde restauratiematerialen. Nieuwe behandelmogelijkheden worden geboden doordat slijtvaste kunststoffen kunnen worden toegepast als tijdelijke voorziening, niet alleen minimaal invasief maar zelfs non-invasief om de uiteindelijke definitieve restauratie uit te testen.
Shift van analoog naar digitaal
Een natuurlijk element doet er gemiddeld negen jaar over om zich volledig te ontwikkelen. Het maken van een kroon op de analoge manier – handmatig opgebouwd door de tandtechnieker – neemt vier dagen in beslag. Het digitaal frezen via CADCAM duurt maar een paar uur. Het grote verschil in tijds- en arbeidsintensiviteit tussen analoog en digitaal werken heeft er voor gezorgd dat er de laatste jaren een verschuiving naar digitaal werken heeft plaatsgevonden. CADCAM staat voor betrouwbaarheid en reproduceerbaarheid. Het handmatig opbouwen door de tandtechnieker staat bekend om zn creativiteit en een esthetisch resultaat.
De invloed van licht
Het type licht (daglicht/ flitslicht) bepaalt de kleur van de tanden. Bij de waargenomen kleur van de tanden speelt de kleur van de lippen en de weke delen ook een belangrijke rol. De lippen zorgen bovendien voor een schaduw op de tanden, wat de kleur van de tanden beïnvloedt. Het is van belang dat het gekozen restauratiemateriaal dezelfde eigenschappen heeft en net zo translucent is als het natuurlijke tandweefsel.
Informatie
Goede communicatie en informatie verschaffing aan de tandtechnieker is van groot belang voor een optimaal esthetische resultaat.
- Het is belangrijk om de wortelcontour af te drukken bij centrale incisieven, zodat de tandtechnieker bij de kroonvervaardiging goed de plaats van de disto- en mesio-incisale hoek kan bepalen.
- Daarnaast is het van belang te kijken naar de lijn van de onder- en bovenlip en de lachlijn en daarvan een foto te maken die u meestuurt naar de tandtechnieker.
- Ook is het verstandig om een foto van de patiënt met facebow te maken, zodat de tandtechnieker de ooglijn met het vlak van occlusie kan vergelijken.
- Bij facing- en kroonpreparaties in het front is het bovendien essentieel daarvan fotos te maken om de tandtechnieker informatie te geven over eventuele verkleuringen. De tandtechnieker kan dan namelijk een opaquer materiaal gebruiken zoals zirconia om de verkleuring te maskeren. Een andere manier is om de verkleuring als tandarts zelf te maskeren met opaque composiet. Bij verkleuring van de stomp door een metalen stift kunt u groeven maken in de stift, deze zandstralen, bonden en vervolgens een heel witte opaquer aanbrengen.
Delen
Een tand kan worden verdeeld in drie delen: de papilhoogte, het proximale contactgebied en het incisale deel. Om een goede esthetisch resultaat te verkrijgen moet de verhouding van deze 3 delen per tand in het bovenfront als volgt zijn:
| Centrale incisief | Laterale incisief | Cuspidaat | |
| Papilhoogte | 40% | 40% | 40% |
| Proximale contactgebied | 40% | 30% | 20% |
| Incisale deel | 20% | 30% | 40% |
Materiaaleigenschappen
IPS Empress en IPS E-max Press zijn glaskeramieken met een goede buigsterkte die geëtst kunnen worden met hydrofluoridezuur (HF) en zijn zowel digitaal (CADCAM) als analoog (handmatig opgebouwd door tandtechnieker) toe te passen. Zirconia kan alleen digitaal (CADCAM) worden gefreesd en is niet etsbaar. Wanneer een materiaal geen glas bevat, is etsen niet mogelijk. Hoe hoger de kristalinhoud van keramieken, hoe hoger de buigsterkte is, maar hoe minder de lichttransmissie is.
Monolytisch glaskeramiek is betrouwbaarder dan zirconia met een veneer.
Beslijpen van porselein leidt tot een daling van 50% in sterkte. Wanneer een kroon of brug toch te hoog is, is het daarom de eerste keus om de restauratie na het beslijpen terug te sturen naar de tandtechnieker om deze opnieuw af te glanzen. De tweede keus is om het beslepen deel zelf te polijsten en vervolgens de restauratie te plaatsen.
Zirconia is 3 tot 4 keer harder dan glazuur. Dit leidt ertoe dat zirconia nauwelijks slijt, terwijl de rest van het gebit dit wel doet. Op deze manier kan een zirconia kroon op lange termijn in suprapositie komen te staan in verhouding tot de rest van het gebit, wat een negatieve invloed op de occlusie kan hebben.
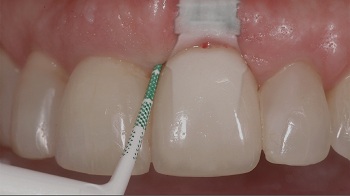
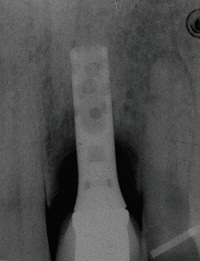
Kronen op implantaten
Keramieken zijn goed bestand tegen compressiekrachten, maar niet tegen trekkrachten. Een rechte schroef leidt tot compressiekrachten en een conische schroef tot trekkrachten. Het is daarom van belang om bij zirconia abutments alleen rechte schroeven te gebruiken.
Gebitsslijtage
Melkconsumptie vermindert de slijtagesnelheid met 30%.
De sleutelelementen bij slijtage:
- Diagnostische opwas:
Deze opwas laat u maken door de tandtechnieker om te zien hoeveel tandmateriaal er mist door de slijtage en om te bepalen of u de patiënt op een directe of indirecte manier moet behandelen. - Esthetische evaluatie/ functionele test drive:
De diagnostische opwas wordt omgezet in een splint die de patiënt de hele dag draagt als test, behalve bij het eten. Wanneer dit de patiënt goed bevalt, wordt dit overgezet in composiet. Het onderfront moet daarbij als laatste worden opgebouwd, wanneer de beet al stabiel is na het plaatsen van de restauraties in de zijdelingse delen. - Evaluatie van de graad van de slijtage
- Materiaalselectie:
Kiest u voor composiet of keramiek? Bepaal aan de hand van de diagnostische opwas of u direct of indirect wilt behandelen. - Adequate preparatie:
Prepareren is bij slijtage vaak niet nodig. Indien er wel geprepareerd moet worden, geldt dat dit zo min mogelijk invasief moet zijn.
Occlusie
De sleutelelementen bij occlusie:
- Hoektandgeleiding: Verlies van hoektandgeleiding leidt tot verlies van controle in bijtkracht.
- Freedom of centric: Er moet genoeg vrijheid zijn voor de eerste bewegingen totdat de hoektandgeleiding het overneemt.
- Gemiddelde verticale en horizontale overlap van het front: Bij een forse verticale of horizontale overbeet ontstaat er bij articulatie niet altijd disclusie in de zijdelingse delen.
Cementmethodes
Glaskeramiek kunt u vastzetten met Variolink II of Nexus die light of dual curing mogen zijn. Glaskeramieken dienen met HF te worden geëtst. Leucite reinforced glaskeramiek moet 60 seconden en lithium disilicaat moet 20 seconden worden geëtst. Daarnaast moet lithiumdisilicaat worden gesilaniseerd.
Oxidekeramieken en metalen restauraties kunt u vastzetten met Panavia F 2.0 self curing en SE adhesive.
Preparaties met mechanische retentie kunt u vastzetten met Relyx Unicem.
Bij facings moet een light cured cement en bij kronen een dual cured cement worden gebruikt in verband met de dikte van beide materialen.
Bij het passen van keramiekkronen en facings kunt u glycerinegel gebruiken om de kleur goed te kunnen beoordelen.
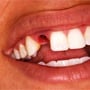
Enkeltandsvervanging
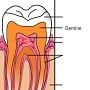
De eigenschappen van natuurlijk tandweefsel kunnen het beste worden geëvenaard door keramiek (glazuur), composiet (dentine) en bonding (glazuur-dentinegrens). U kunt daarom de stomp met composiet opbouwen om het verloren dentine te vervangen en vervolgens een kroon laten maken voor het vervangen van het glazuur.
Prepareren
Bij kroonpreparaties voor keramieken moet een chamfer- of schouderpreparatie gemaakt worden. Wanneer de kroon wordt gefreesd met CADCAM dienen scherpe hoeken in de preparatie bovendien te worden vermeden, omdat deze niet digitaal kunnen worden verwerkt. Er moet altijd zo min mogelijk invasief worden geprepareerd. Bij facingspreparaties hoeft er ongeveer 0,5 mm minder buccaal te worden afgenomen dan bij kroonpreparaties. Bij porseleinen facings is de overleving na 10 jaar 93,5% en na 20 jaar 83%. Er is 7,7 keer meer kans op falen van porseleinen facings bij parafunctie. Bovendien falen porseleinen facings vaker bij non-vitale elementen, omdat de e-modulus van dentine daardoor veranderd.
Voordelen van facings:
- Minder afbraak van gezond weefsel
- Voorkomt endodontische behandeling
- Voorkomt diepe cervicale preparaties voor retentie
Er zijn 3 typen facings te onderscheiden:
- Dunne facings: er is een minimale dikte van 0,3mm nodig. Dit type heeft wel een grotere kans op microcracks.
- Klassieke facings: er is een minimale dikte van 0,5mm nodig.
- Dikke facings: er is een minimale dikte van 0,6 mm nodig.
Stiften
Stiften zorgen voor een verzwakking van het element. Wanneer toch een stift geplaatst dient te worden, kunt u het beste kiezen voor een vezelversterkte stift (FRC). Een FRC-stift heeft namelijk dezelfde e-modulus als dentine. Daarnaast dient bij het plaatsen van een stift altijd het cement in het kanaal te worden aangebracht. Wanneer het cement op de stift zelf wordt aangebracht, ontstaan er luchtbellen en dat dient voorkomen te worden. Van de FRC-stiften faalt 7-11%.
Bruggen
Wanneer er voor zirconia als materiaal wordt gekozen, moeten er geen grotere bruggen worden gemaakt dan 3- of 4-delig. Zirconia kan de translucentie van dentine evenaren, maar niet die van glazuur.
Er is 4,9 keer meer kans op chipping bij 4- of 5-delige bruggen dan bij 3-delige bruggen. Het passen van een brug of kroon voor het afglanzen, zorgt voor een hoger succespercentage.
Bruggen op implantaten
De conventionele brug blijft de behandeling van eerste keus bij bruggen op implantaten. Cantilever bruggen hebben een lager succespercentage. Tand-implantaat bruggen zijn nog minder gunstig en resin-bonded bruggen hebben de slechtste prognose.
Professor Edelhoff is zijn loopbaan begonnen als tandtechnicus en is opgeleid tot “Certified Dental Technician” (CDT) waarna hij tandheelkunde ging studeren waar hij in 1991 afstudeerde in de tandheelkunde en in 1994 de titel behaalde van Doctor of Medical Dentistry. Daarna volgde hij de opleiding tot “prosthodontist” bij Professor Spiekermann in Aachen, waarna hij zijn promotieonderzoek heeft gedaan aan het Dental Clinical Research Center of the Oregon Health and Sciences University in Portland, Oregon ( professor John Sörensen) van 1999 tot 2001. De promotie werd afgerond in 2003 aan de Universiteit van Aken.
Op dit moment heeft hij een vaste benoeming als Associate Professor op het Departement Prosthodontics en Dental Material Sciences aan de Ludwig-Maximillians Universiteit van München. Hij is erkend als Certified Prosthodontist en is lid van de German Society of Oral and Maxillofacial Medecine en de German Society of Prosthodontics and Biomaterial Sciences. Hij is vice-president van de Association of Dental Technology en lid van vele adviesorganen op het gebied van de orale implantologie en Associate member van de AAED (American Association of Esthetic Dentistry).
Door: Chantal Schreuder voor dental INFO van het NVVRT-congres Restauratieve Tandheelkunde, spreker prosthodontist en tandtechnicus dr. Edelhoff.