Nazorg bij parodontitis: the grand finale en een nieuw begin
Het doel van de parodontale nazorg is het handhaven van de bereikte resultaten. Tijdens elke nazorgzitting maak je als behandelaar een risicoanalyse, die mede de tijdsduur tot de volgende afspraak bepaalt. Als je de motivatie van de patiënt goed zou kunnen inschatten, zou je daarmee dan het succes van de behandeling kunnen voorspellen?
Als de initiële parodontale behandeling, eventueel gevolgd door chirurgie, succesvol is afgerond is de parodontale ontsteking onder controle. Het doel van de parodontale nazorg is het handhaven van de bereikte resultaten. Het succes van de nazorg hangt enerzijds af van een gestructureerde werkwijze van de behandelaar en anderzijds van de therapietrouw (compliance) van de patiënt. Tijdens elke nazorgzitting maak je als behandelaar een risicoanalyse, die mede de tijdsduur tot de volgende afspraak bepaalt. Als je de motivatie van de patiënt goed zou kunnen inschatten, zou je daarmee dan het succes van de behandeling kunnen voorspellen?
Heb je de infectie onder controle, dan is het tijd voor de nazorg!
DIAGNOSE —> INFECTIECONTROLE —> RECONSTRUCTIE
Infectiecontrole geeft groen licht voor reconstructie, onder andere orthodontische behandeling, kroon- en brugwerk, implantologie.
Wat zijn factoren die succes bij een parodontale behandeling bepalen:
- Goede samenwerking met de patiënt
- Grondige subgingivale gebitsreiniging
- Goede immunologische respons
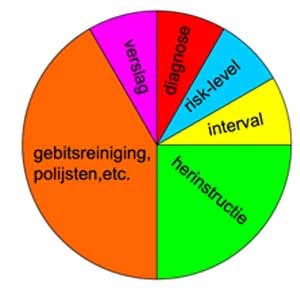
Structuur van een nazorg-afspraak
Deze cirkel geeft een overzicht van de structuur van de nazorg afspraak. Negentien jaar geleden heeft Miranda Belder deze met dr. Dick Barendregt gemaakt. In de afgelopen 19 jaar is de basis nog altijd hetzelfde maar is er wat betreft diagnostiek en risico-bepaling wel wat veranderd.
Diagnose
Belangrijk bij de nazorg is om altijd de medische anamnese te updaten. Met de app van Farmaceutische Kompas op je telefoon is het mogelijk om snel bijwerkingen van medicatie in de mond te checken. Als voorbeeld Amlodipine; deze medicatie heeft de zeer zeldzame bijwerking gingivahyperplasie. Na staken amlodipine was de gingivahyperplasie volledig verdwenen. Tip van Miranda Belder:‘’Maak foto’s’’. tijdens intra-oraal onderzoek van wat je ziet in de mond. Zodat je in een volgende zitting vergelijkingsmateriaal hebt.
Na het vragen naar veranderingen in de medische anamnese en het intra-oraalonderzoek meet je de meest recente parodontiumstatus na.
Risicofactor voor een succesvolle parodontale behandeling zijn furcaties
Furcaties geven een grotere kans op aanhechtingsverlies in de toekomst. En een grotere kans op het ontstaan van wortelcariës.
Wist je dat?
Roken bevordert de incidentie van furcatieslaesies. Daarnaast kan het geassocieerd worden met pulpaproblematiek. En komt het meer voor bij mannen dan bij vrouwen. De hoogste prevalentie bij de distale furcatie van eerste bovenmolaren. De laagste prevalentie bij de mesiale furcatie van de tweede bovenmolaren en molaren met glazuurprojecties hebben grote kans op furcatieproblemen.
Onderzoek van Claffey et al.(1990);
- Diepe initiële pockets en furcaties geven de grootste kans op aanhechtingsverlies in de toekomst.
- Toename in pocketdiepte gecombineerd met bloedingsneiging geeft grootst voorspellende waarde.
Je moet implantaten meten, bij voorkeur met een plastic sonde om de contour van de supra-structuur goed te kunnen volgen. Bijvoorbeeld met een clickprobe die ook de juiste sonderdruk van 25N geeft.
Naast de parodontiumstatus heb je ook recent röntgenmateriaal nodig om de parodontale situatie te monitoren. Voor vrijgevestigde mondhygiënisten is het soms lastig om goed aan röntgenfoto’s te komen.
Risk-level
Het risk-level wordt beïnvloed door:
- Aanvalfactoren <> afweerfactoren
- Microbiële aanval <> immuunrespons
Als de aanval en de afweer in balans zijn is er sprake van infectie-controle. Als er een disbalans ontstaat is er geen infectie-controle meer. De behandelaar doet dan onderzoek naar welke factor of factoren verantwoordelijk zijn voor de verstoring van het evenwicht.
Interval
Intervalbepaling
Aan de hand van risicofactoren. Dus nooit hetzelfde! Iedereen die nazorg doet, is een riskmanager die de risicofactoren analyseert en evalueert.
Herinstructie
Er is een enorme keuze uit middelen. “Jullie als behandelaars moeten de patiënten (juist) begeleiden bij het zoeken naar het juiste mondhygiëne-middel. Probeer eens iets nieuws, wees er creatief in”, zei Belder. Gebruik van disclosing is vaak heel illustratief.
Stuur tussen twee intervallen een appje naar de patiënt. Hoe kan je het op een leuke manier doen?
App bijvoorbeeld een foto waarop je de disclosing ziet, zodat de patiënt het kan terugzien. Of app informatie over de te gebruiken materialen.
De boodschap is: (WEES)DENK CREATIEF! Gebruik nieuwe media zoals Whatsapp.
Gebitsreiniging
Onderzoeken laten niet echt zien wat het beste is, handinstrumentarium of ultrasone apparatuur. Gebruik wat jou past als behandelaar en wat bij de patiënt past. Ga er niet te star mee om. Wees je ervan bewust dat je in de nazorg niet altijd met een scherpe set aan de slag moet gaan. Als je dit jaren achtereen doet kan er slijtage ontstaan aan met name de worteloppervlakken.
Verslaglegging
Leg na elke behandeling gestructureerd vast wat je hebt gedaan en wat er is besproken.
Doel van de nazorg is handhaven van de infectiecontrole
—>
Doel kan bereikt worden door een goede en gestructureerde kwalitatieve nazorg
—>
Samen met compliance van de patiënt
Structuur van nazorg op lange termijn: individuele benadering!
Individuele benadering is erg belangrijk. Je moet een samenwerkingsverband aangaan met de patiënt. Er zijn veel factoren die compliance beïnvloeden. Over het onderwerp therapietrouw zou Belder middagen kunnen praten, helaas was daar de tijd niet voor.
Angst
Tijdens haar lezing stipte ze de factoren Angst en de Benadering van de zorgverlener aan.
Er zijn verschillende soorten angst
- Angst die voort komt uit model-leren
- Informatie van anderen
- Traumatische ervaringen
- Genetische aanleg
Waar zijn mensen bang voor?
- Machteloosheid/controleverlies. Meeste mensen vinden het daarom prettig om informatie (van) over de behandeling te krijgen
- Pijn/fysieke beschadiging
- Naalden
- Geluid van de boor
- ‘Het haakje’
- Ultrasoon geluid
- Het gedrag van de behandelaar
- Autoritair
- Onbegrip
- Geen of weinig informatie geven
- Hardhandig
Wat te doen als behandelaar?
- Toon begrip voor de angst
- Neem de tijd
- Straal uit dat je iemand er doorheen sleept
- Verdoof
- Spreek een stopteken af
- Geef voldoende informatie
- Afleidingstechniek bijvoorbeeld buikademhaling, radio
* bron: Dyonne Broers, tandarts en directeur zorg bij ACTA.
Patiënten met een hoge angstbeleving ervaren meer pijn.
Benadering van de zorgverlener
Hoe bewerkstellig je als behandelaar een gedragsverandering bij je patiënt. Prochaska e.a. 1992 ontwikkelden een model wat laat zien hoe je via de precomtemplatie-fase, de comtemplatie-fase en de preparatie-fase in actie kan komen. Welke rol wij als behandelaar spelen in het behoud van de gedragsverandering en wat te doen bij terugval.Compliance vs. non-compliance: De rol van mondhygiënist is om de patiënt weer te motiveren. Voel je twijfel bij je patiënt, benoem dat dan ook.
Een voorbeeld van een motivatietechniek is Motivational Interviewing (MI)
Motivational interviewing:
- Op gelijkmatige basis communiceren
- Empathisch luisteren
- De informatie structureren
- Ambivalentie benoemen
- Door bewustwording van de ambivalentie kan er daadwerkelijk gedragsverandering plaatsvinden
Motivatie van patiënten is een dynamisch proces dat afhankelijk is van omgevingsfactoren.
Inschatting Motivatie patiënt & risicofactoren = voorspeller therapeutisch succes
“In Nederland houden we heel erg van richtlijnen en protocollen. Blijf nadenken en blijf kijken naar de situatie op dat moment. Zorg voor een individueel plan en maak gebruik van nieuwe media.”
Miranda Belder heeft haar opleiding tot mondhygiënist gevolgd van 1986-1988 aan de Stichting Opleiding Mondhygiënisten te Utrecht. Zij was van 1988 tot 1993 werkzaam in diverse algemene praktijken in het Gooi. Vanaf 1993 tot en met 2013 is zij werkzaam geweest in de Kliniek voor Parodontologie te Amsterdam. Tevens is zij vanaf 2004 werkzaam als vrijgevestigd mondhygiënist in de Groepspraktijk voor Mondhygiëne in Alphen a/d Rijn, nu samen met drie collega-mondhygiënisten. Na haar afstuderen heeft zij diverse cursussen gevolgd o.a. Parodontale diagnostiek en behandelingsplanning, Initiële parodontale behandeling (Paro A/B/C) maar ook Psychodiagnostiek voor tandheelkundig specialismen en mondziekten. Zij geeft regelmatig lezingen en workshops over parodontale nazorg, richtlijnen peri-implantitis,factoren die compliance beïnvloeden en wat is je succesrate?
Verslag voor dental INFO door Joanne de Roos, tandarts, van de lezing van Miranda Belder tijdens het congres Paro van Bureau Kalker.