Tandtechniek: Het 10 stappenplan voor duidelijke communicatie
Hoe bereik je als tandarts samen met jouw tandtechnieker het doel dat je voor ogen hebt? Hiervoor is goede samenwerking nodig. Helaas gaan veel samenwerkingen niet altijd vlekkeloos. Eén van de problemen is dat het gezamenlijke einddoel niet duidelijk is. Ook het gebrek aan inzicht in elkaars vakgebied kan tot problemen leiden. Bekijk het 10 stappenplan.
Verslag van de lezing van Renée Kooij,restauratief tandarts, en Eric van der Winden, tandtechnicus.
Hoe we problemen het best kunnen tackelen, zullen we bespreken aan de hand van een casus.
Casuïstiek
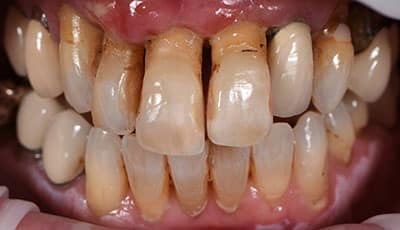
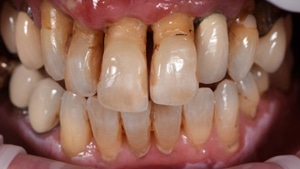
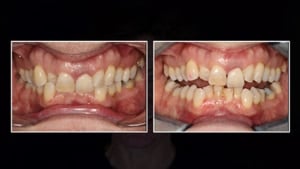
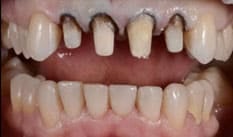
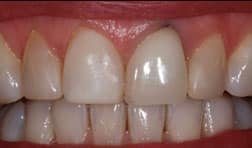
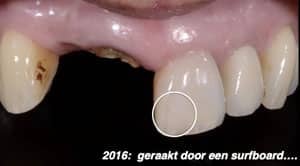
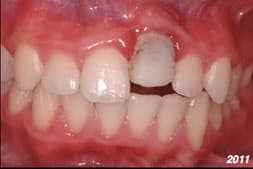
De casus van een man van 62 jaar met een esthetische wens. De wens van meneer is dat hij zijn dentitie een stuk lichter wil, maar hij wil het wel op een natuurlijke manier.
Bij de intake worden meerdere problemen gevonden in zijn mond. Er zijn een aantal elementen met endodontische behandelingen, waarbij de 35 extractierijp is en de 46 apicale problemen heeft.
Er zijn meerdere grote composietrestauraties, crowding in het onderfront en de 44 staat iets buiten de boog.
Er is sprake van een geringe overjet en slijtage op de incisale randen. Dat geeft ons een vermoeden dat er sprake is van een restricted envelope of function.
De risico inschatting
- Persoonlijk: dit risico is bij deze meneer laag.
- Parodontaal: laag risico.
- Biologisch: gemiddeld omdat er sprake is van secundaire cariës.
- Structureel: gemiddeld omdat er enkele endodontische behandelingen aanwezig zijn.
- Functioneel: verhoogd door de restricted envelope.
De diagnose
- Cariës
- Gingivitis
- Slijtage
- TSD (tooth size discrepancy)
Door de smalle laterale incisieven. Deze zijn 5,5 mm breed, waa ze gemiddeld 6,5 mm breed zouden moeten zijn. - Restricted envelope of function
- Esthetische problemen
- Endondontische problemen bij de 35 en 46
- Fracturen van de 14 en 35
- Ontbrekende 47 en 27
Om de etiologie achter de slijtage te achterhalen, kijk je in welke richting de slijtage ontstaan is. In deze casus bevindt de slijtage zich alleen in het front. Dat wil zeggen alleen in de richting van de restrictie. Daaruit kun je concluderen dat hier sprake is van een functioneel probleem en niet van parafunctioneren.
Het behandelplan
Fase 1: Terugbrengen van gezondheid in de mond
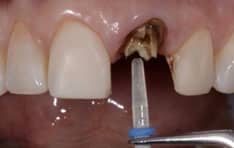
- Behandelen secundaire cariës
- Apexresectie bij de 46
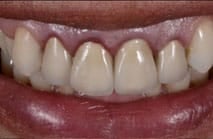
- Bleken (patiënt gaat van een A3,5 naar een A2 kleur)
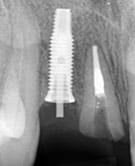
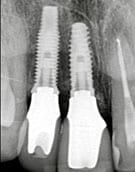
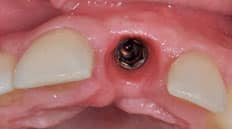
Fase 2: Implantaten regio 47 en 35
Fase 3: Orthodontie met aligners
Het bovenfront wordt getorqued om de restrictie eruit te halen. Daarnaast worden kleine diastemen overgelaten bij de laterale in de bovenkaak, zodat bij de mock-up fase de laterale een normale breedte krijgen. Ook wordt het onderfront iets gestript en teruggezet. Na de aligner behandeling is er nog steeds lichte crowding, maar dit stoort niet in de functie. De overjet is vergroot en hierdoor is het functionele probleem verholpen.
Fase 4: Wax-up, mock-up, try-in, testfase
Eerst wordt de referentieanalyse gedaan, gevolgd door de facebow registratie. In deze specifieke casus was er een kleine foutmarge ontstaan bij de facebow, waardoor de opwas net iets scheef in het gezicht van de patiënt komt te staan.
Voor de mock-up werkt Renée graag met een directe mock-up in het front om al zo veel mogelijk informatie te geven over de plaats van het incisiefpunt.
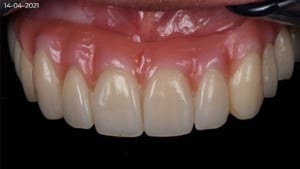
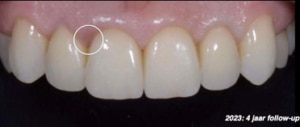
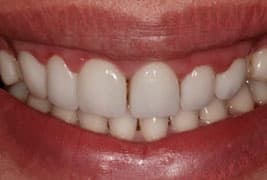
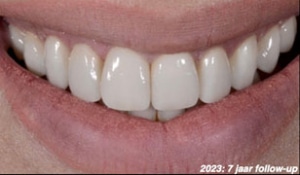
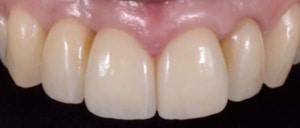
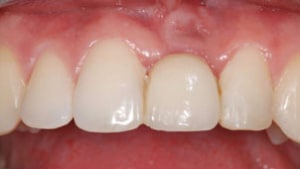
Fase 5: Volledige reconstructie met porselein
Fase 6: Lange-termijn patiënt monitoring en nightguard
Het 10 stappenplan voor duidelijke communicatie
1. Anamnese
Dit bestaat uit de hulpvraag van de patiënt. Dat wat de patiënt graag wil en hoe het einddoel er voor de patiënt uitziet.
2. Fotografie
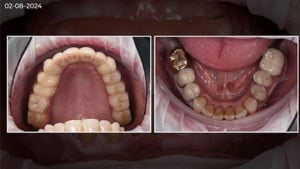
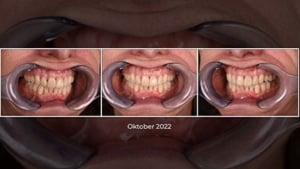
Hierbij wordt duidelijk vastgelegd wat de beginsituatie is. Dit bestaat uit een fotoreeks van onder andere het gezicht in rust, lachend en detail opnames van de tandbogen.
3. Film
Renée maakt een filmpje waarop de patiënt in eigen woorden uitlegt wat hij of zij wil veranderen aan het gebit. Het filmpje helpt om de gezichtsmimiek te beoordelen en eventuele afwijkende mondgewoontes op te sporen. Daarnaast helpt het voor de tandtechnicus om de wens van de patiënt goed te begrijpen. Voor de fonetiek wordt gevraagd of de patiënt van 50 naar 60 of van 60 naar 70 kan tellen.
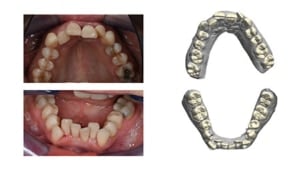
4. Facebow registratie en modellen
Digitale modellen werken het meest prettig. Hierbij kun je beter de interdigitatie beoordelen en hoe de knobbel-fossa relatie is. Het is ook mogelijk om dwarsdoorsnedes te maken om de overbite en overjet te beoordelen. De facebow wordt gebruikt om aan de technieker door te geven hoe de bovenkaak in het gezicht gepositioneerd staat.
5. Beetregistratie
De beet wordt geregistreerd in de Centrale Relatie (CR). Vervolgens wordt opgewassen in de Centrale Occlusie (het eerste contact in CR).
Vaak wordt voor de registratie Futar of Luxabite gebruikt, maar beide vervormen en dit werkt niet prettig in het laboratorium. Eric geeft daarom de voorkeur aan Panasil.
6. Mock-up of DSD (digital smile design)
Voor de mock-up werkt Renée graag met een directe mock-up in het front. Hierbij kan ze zo veel mogelijk informatie doorgeven aan de technieker over de plaats van het incisiefpunt.
Na het vaststellen van het incisiefpunt gaat Eric verder met de as-richting van de elementen, gevolgd door de sagittale en transversale curve. Als laatste kijkt hij naar de knobbel-fossa relatie en de cuspidaatgeleiding.
René maakt van de opgewassen modellen een scan. Mocht er iets gebeuren met de wax-up dan is deze altijd nog digitaal beschikbaar. De wax-up wordt gepast in de mond van de patiënt om goed te beoordelen of alles klopt of dat er nog aanpassingen nodig zijn. In deze casus was de wax-up niet volledig in harmonie met de bi-pupilaire lijn. Renée gebruikt kunststof voor de testfase. Ook van deze tijdelijke situatie maakt zij een scan. Vanuit deze scan worden ook de tijdelijke voorzieningen gemaakt.
7. Afstemmen van het gezamenlijke behandeldoel
Hiervoor gebruikt Renée een zeer uitgebreide techniekbon waarbij ze duidelijk aangeeft wat de specifieke wensen zijn in deze casus. Zij wil graag mutually protected occlusie: front- en hoektandgeleiding, correcte frontrelatie en optimale interdigitatie in de zijdelingse delen. Zij wil de modellen ingegipst met de facebow en opgewassen in CR.
8. Materiaalkeuze
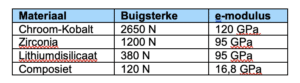
Er zijn verschillende materialen beschikbaar met allemaal verschillende esthetische eigenschappen en verschillende breuksterktes. Veldspaat keramiek wordt vaak gezien als de esthetische mooiste optie, maar heeft een direct de laagste weerstand tegen breuk. Het kan ongeveer 100Mpa aan. Iets sterker is al het leucite reïnforced keramiek: dit kan 150 Mpa hebben, maar is esthetisch gezien een stuk minder fraai. Lithiumdisilicaat komt het beste uit de bus. Dit is zowel esthetisch fraai als resistent tegen breuk: de breuksterkte is ongeveer 500 Mpa. Het enige materiaal dat nog breukvaster is, is (translucent) zirkonium. Het grote nadeel van zirkonium is dat het niet goed adhesief te bevestigen is aan de tand. Partiële preparaties kunnen niet in zirkonium uitgevoerd worden.
In de literatuur vinden we dat bij restauraties van veldspaat keramiek na vijf jaar bij ongeveer 7,7% sprake was van breuk. Terwijl er maar 1,9% van de veneers debonding optrad. Na acht jaar was de survivalrate 87,1%. Lithiumdisilicaat is een stuk sterker dan veldspaat keramiek, maar zodra je lithiumdisilicaat opbakt, ontstaat er vaker chipping: ongeveer 5%. Daarom is een nieuwe techniek ontwikkeld waarbij de incisale rand uit perskeramiek vervaardigd wordt en alleen het buccale deel opgebakken wordt. Dit is onder begeleiding van Marco Gresnigt onderzocht en na zes jaar was er 98,5% overleving. Hierbij trad helemaal geen chipping op.
Als laatste optie kan het maken van ‘refractory die veneers’ overwogen worden. Deze veneers kunnen extreem dun uitgewerkt worden en zijn zowel translucent als fluorescent is. Groot nadeel is dat achteraf aanpassen bijna niet mogelijk is en het is een lastige, operateurs gevoelige techniek. Ook zijn deze veneers gevoelig voor breuk en vergt het veel tijd om een goed stompmodel te maken.
Het soort materiaal bepaalt deels wat voor soort outline er gemaakt moet worden. René maakt veel gebruik van de butt joint outline en gebruikt een dept cutter om precies genoeg materiaal af te nemen. Ligt er veel dentine bloot dan is het aan te raden om Immediate Dentine Sealing (IDS) toe te passen. Mocht je analoog werken dan is ook een foto van de stompkleuren nodig om deze aan de technieker door te geven.
Daarnaast moet er een keuze gemaakt worden wat voor implantaatgedragen kroon er gemaakt wordt. Er kan gekozen worden uit:
- Verschroefd of verlijmd
- Standaard of individueel abutment
- Opbouw van implantaatmerk of eigen keuze
- Titanium interface met verlijmd zirconia tussendeel en lithiumdisilicaat kroon
- Titanium interface met monolitische kroon
- Titanium interface met half monolitische kroon
- Titanium interface met pressed on zirconia kroon
Eric legt deze keuzes voor aan Renée en zij maakt hierin de keuze.
9. Afdruk analoog of digital
Zowel bij analoog als bij digitaal kunnen er kleine foutmarges insluipen. Als er veel beelden zijn bij een scan, kunnen de beelden iets vertrekken. Werk je digitaal dan is een foto voor de stompkleuren niet nodig, omdat de technieker deze uit de scan kan halen.
10. Pontic design of emergence profile
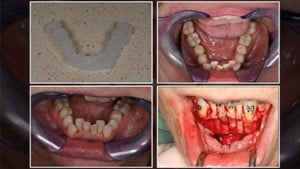
De tijdelijke brug of kroon wordt gebruikt om het emergence profile en het ponticbed te optimaliseren. Met composiet kan er meer druk op de gingiva uitgeoefend worden om deze in de juiste vorm te modelleren. De patiënt draagt deze nieuwe tijdelijke voorziening een aantal weken. Deze stap kan een aantal keren herhaald worden, mochten er grote veranderingen nodig zijn. Belangrijk hierbij is wel om vooraf te meten hoe dik de gingiva is en of er geen botcorrectie nodig is.
Om het juiste emergence profile door te geven aan de tandtechnieker maak je een scan van de tijdelijke kroon, gevolgd door een scan van de gingiva.
Individueel opbakken
De tijdelijke voorzieningen worden vaak vastgezet met spot etch. Na het verwijderen, moet gecontroleerd worden dat echt alle resten oud composiet verwijderd zijn. Gebeurt dit niet, dan moet de technieker met een scalpel de resten eraf halen voordat hij zijn individuele opbak kan doen.
Vooraf wil Eric weten wat de patiënt ‘zo natuurlijk mogelijk’ vindt en wat ze precies mooi vinden. Hiervoor gebruikt hij een fotoboek van hoe tanden eruitzien. In dit boek staan allemaal verschillende foto’s van natuurlijke tanden. Het gaat om het boek van Jan Hajto.
Eric zet de digitale scan om in een wasmodel. Op dit wasmodel is het eenvoudig om de occlusale vormgeving aan te passen en verder te optimaliseren.
De elementen in de esthetische zone worden stapsgewijs opgebakken. Eerst wordt de dentine kleur aangebracht. Eric gebruikt hiervoor veel verschillende technieken door elkaar. De eerste keer dat keramiek gebakken wordt treedt 17 % krimp op. Met de techniek waarbij de incisale randen en approximale vlakken in perskeramiek uitgevoerd worden, treedt deze krimp nog steeds op, maar blijven de randen beter op zijn plek.
Eric communiceert met de patiënt door middel van foto’s op grote schermen om te beoordelen of patiënten tevreden zijn. Met zwarte marker kun je kleine veranderingen laten zien.
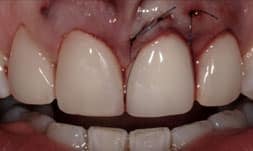
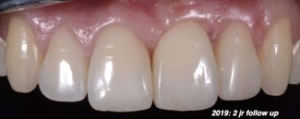
Plaatsen kronen en evaluatie.
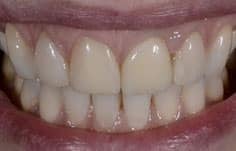
Na het plaatsen van de restauraties maakt Renée opnieuw een scan om te relatie in het front te beoordelen. Deze is verbeterd ten opzichte van de eerste scan: de restrictie is verdwenen.
Deze scan kan ook gebruikt worden om verbeterpunten te evalueren. Graag had Renée iets meer concaviteit in het palatinale vlak van bovenfront gehad. Om dit te realiseren had er ook meer tandmateriaal afgenomen moeten worden.
De patiënt wordt uiteindelijke afbehandeld met clear overlays als retentie voor de nacht. Een splint is niet nodig omdat er geen sprake was van parafunctioneren.
Renée Kooij is restauratief tandarts.
Eric van der Winden is tandtechnicus.
Verslag van de lezing van Renée Kooij en Eric van der Winden tijdens NVVRT meets door Paulien Buijs, tandarts.




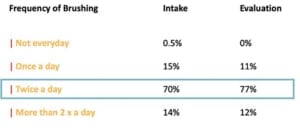



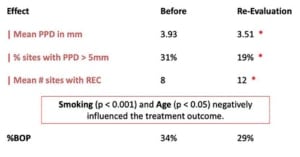

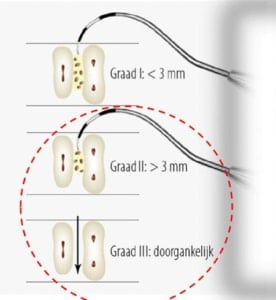 Gebistelementen met furcatie problemen hebben over het algemeen een slechtere prognose. Daarom werd in de praktijk ook het lange termijn resultaat van elementen met furcatiegraad II en III onderzocht. De resultaten laten zien dat na gemiddeld 13-jaar 67% van de elementen behouden konden blijven. Onder de molaren met furcatie II bleef 31,3% stabiel en 32,8% toonde zelf verbetering. Onder de molaren met furcatie III vertoonde slecht 18,9% stabiliteit en maar 8,9% verbeterde. Furcatie III bleek ook geassocieerd met een hoge kans op gebitsverlies. Als kantekening is het belamgrijk om te realiseren dat furcatie niet uitsluitend een parodontale oorzaak kan hebben. Ook endodontische oorzaken, zoals aanwezige laterale kanalen kunnen zorgen voor botafbraak in het furcatiegebied. Dit werd niet apart geëvalueerd.
Gebistelementen met furcatie problemen hebben over het algemeen een slechtere prognose. Daarom werd in de praktijk ook het lange termijn resultaat van elementen met furcatiegraad II en III onderzocht. De resultaten laten zien dat na gemiddeld 13-jaar 67% van de elementen behouden konden blijven. Onder de molaren met furcatie II bleef 31,3% stabiel en 32,8% toonde zelf verbetering. Onder de molaren met furcatie III vertoonde slecht 18,9% stabiliteit en maar 8,9% verbeterde. Furcatie III bleek ook geassocieerd met een hoge kans op gebitsverlies. Als kantekening is het belamgrijk om te realiseren dat furcatie niet uitsluitend een parodontale oorzaak kan hebben. Ook endodontische oorzaken, zoals aanwezige laterale kanalen kunnen zorgen voor botafbraak in het furcatiegebied. Dit werd niet apart geëvalueerd.