Meerdere ontbrekende elementen: autotransplantatie als oplossing
Een jonge patiënt komt in de praktijk met ontbrekende elementen, vaak door trauma. Belangrijke vragen om te stellen: Hoe oud is de patiënt? Wat kun je nog verwachten aan groei en ontwikkeling en welke elementen zijn er nog? Verslag van de lezing van parodontoloog Dick Barendregt en restauratief tandarts Naomi Doelen over autotransplantatie bij kinderen.
Naomi Doelen is NVVRT-geregistreerd restauratief tandarts en werkt samen met Dr. Dick Barendregcht, parodontoloog NVvP, bij ProCcolin in Rotterdam.
Dit is deel 2 van hun verslag, lees ook deel 1
Autotransplantatie
Bij kinderen met (meerdere) ontbrekende elementen door trauma is er vaak een groot probleem.
We moeten onszelf de volgende vragen stellen: Hoe oud is de patiënt? Wat kun je nog verwachten aan groei en ontwikkeling en welke elementen zijn er nog?
Casus
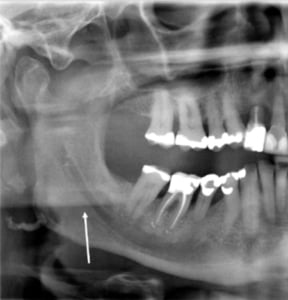
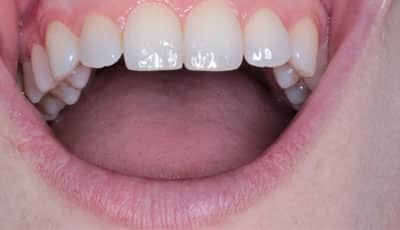
We bespreken de casus van een jongen van negen die drie incisieven verloren is door een trap van een koe: twee centrale en één laterale. De cuspidaten zijn nog niet doorgebroken.
We weten dat we elementen nodig hebben voor de ontwikkeling van de kaak: zonder elementen geen groei.
Daarom werd in deze casus besloten om eerst twee onder premolaren te verplaatsen naar het bovenfront. Door het trauma was zo veel bot verloren gegaan dat de donorplek niet geprepareerd hoefde te worden. De transplantaten werden ingehecht in de zachte weefsels en gestabiliseerd met hechtingen. De patiënt werd teruggezien gelijk aan het protocol bij een avulsie. Na één week werden de hechtingen verwijderd, na drie weken werd een solo gemaakt om de genezing te controleren en werd er gesondeerd.
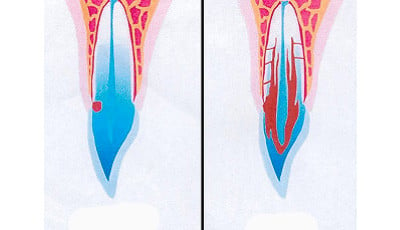
De eerste genezing zal optreden langs de glazuur-cementgrens en zal zich verder naar apicaal verplaatsen. Daarom adviseert Dick ook om bij ieder trauma te sonderen. Dan kan er een inschatting gemaakt worden of er parodontale genezing optreedt.
Na zes weken werd er een nieuwe solo gemaakt en werden de elementen omgebouwd tot incisief.
Dit is voor de patiënt fraaier en geeft de orthodontist meer informatie. Het element moet opgebouwd worden in de richting van de radix. Echt mooi zal het dan ook niet direct zijn na opbouwen. Na deze zes weken worden de elementen belast. Het parodontale ligament is een functionele eenheid en wordt dit niet belast, ontstaat het risico op ankylose.
De getransplanteerde elementen in dit geval hadden een open apex. Deze radix gaat zich afvormen en het wortelkanaal oblitereert. 2,5 jaar na het trauma is het botdefect dat aanwezig was na het trauma volledig verdwenen en is de groei van de kaak op een natuurlijke manier verdergegaan.
De twee getransplanteerde premolaren staan op de plek van de centrale incisieven en er is nu ook ruimte voor transplantatie van de laatste premolaar naar de locatie van de laterale. Nu wordt er een boven premolaar getransplanteerd. Deze heeft een prominentere palatinale knobbel dan een onder premolaar. Hierbij is de plaatsing van het transplantaat nog belangrijker: we willen deze knobbel niet (of nauwelijks) beslijpen. Wanneer er geslepen wordt tot in het dentine is de kans op necrose groot.
Ook elementen met afgevormde radix kunnen geautotransplanteerd worden
Ook elementen met een afgevormde radix kunnen geautotransplanteerd worden met een vergelijkbaar succespercentage als elementen met een open apex. Hierbij moet wel een endodontische behandeling uitgevoerd worden. Tegenwoordig wordt de endodontische behandeling eerst uitgevoerd en wordt het element daarna getransplanteerd. Dit heeft een aantal voordelen:
- De elementen zijn vitaal tijdens behandeling waardoor het slagingspercentage van de endodontische behandeling richting de 95% gaat
- Het element kan goed onder rubberdam geplaatst worden
- Het element staat op ‘normale plek’ tijdens de endodontische behandeling
Resultaten autotransplantatie
De langstlopende studie die bekend is over autotransplantaten heeft als maximale succes 41 jaar.
De gemiddelde leeftijd van autotransplanteren was 11,5 jaar en de gemiddelde overleving 26,4 jaar. De onderzoekers hebben hierbij 33 elementen vervolgd bij 26 patiënten met een succespercentage van 80% na 26 jaar. Het overlevingspercentage was nog hoger. Bij de oude succespercentages werd een element niet meer als succes gezien wanneer er een endodontische behandeling nodig was. Dit is tegenwoordig geen afweging meer om succes te bepalen.
Bij Proclin zijn nu 2/3 van de autotransplantatie-casussen elementen met een open apex en 1/3 met een gesloten apex. Een element met een open apex wordt het liefst getransplanteerd als ¾ van de wortelformatie geweest is. Na transplantatie wordt de radix vaak nog maar drie tot vier millimeter langer. Daarom heeft de voorkeur om geen elementen met een te korte radix te transplanteren.
Wanneer elementen met korte apices getransplanteerd worden, worden deze het liefst op of onder gingiva-niveau getransplanteerd. Je verwacht hierbij nog iets normale eruptie. Bij afgevormde apices zullen de elementen altijd orthodontisch verplaatst moeten worden.
Autotransplantatie protocol
Bij Proclin worden ongeveer 400 element ge-autotransplanteerd per jaar. Om lange termijn resultaten te verzamelen, roepen ze deze patiënten ook na het afronden van de behandeling nog regelmatig op. Deze resultaten staan in een database en met deze informatie hebben ze inmiddels twee publicaties geschreven.
De meest voorkomende indicatie voor autotransplantatie is trauma, maar ook agenesie komt vaker voor. De patiënten worden tien jaar gevolgd en middels een Kaplan Meijer analyse wordt het cumulatief succespercentage berekend. Er werd een onderverdeling gemaakt van patiënten onder en boven de 18. De verwachting was dat het succespercentage onder de 18 hoger zou liggen dan boven de 18.
Succespercentage bij patiënten onder en boven de 18 jaar
Bij de groep patiënten onder de 18 was het succespercentage 96% na 10 jaar. Bij de groep boven de 18 was het succespercentage 87,5% na 10 jaar. In de laatste groep gingen een aantal elementen verloren door vervangingsresorptie of ankylose. Aan het begin van het verzamelen van de resultaten, werd langer gewacht voor het element belast werd: ongeveer zes weken. Tegenwoordig worden ze al met drie weken belast.
Tweede kans
Wanneer het voorstel van autotransplantatie gedaan wordt, wordt in overleg met de orthodontist bekeken of er een premolaar vrijgespeeld kan worden. In sommige gevallen zijn dat twee premolaren. De eerste premolaar wordt getransplanteerd en pas als de transplantatie succesvol is, wordt de tweede premolaar verwijderd. Zo is er altijd nog een tweede kans, mocht er iets fout gaan bij de eerste behandeling.
Botvolume
Het parodontaal ligament is de drijvende kracht achter autotransplantaten: het maakt bot, aangehechte gingiva en zorgt voor bewegingsmogelijkheid van het element. Dit ontstaat ook op plekken waar voor transplantatie geen bot of aangehechte gingiva aanwezig was. Uit onderzoeken en uit afzonderlijke casuïstiek blijkt dat het botvolume na autotransplantatie vergelijkbaar is op de plek waar van het transplantaat met het antagonerend element.
Orthodontisch voorbehandelen
Voor de autotransplantatie wordt de patiënt orthodontisch voorbehandeld. Is er sprake van een diepe beet, dan moet de beet eerst gelicht worden, anders is er geen ruimte voor het transplantaat. Veel orthodontisten beginnen de behandeling daarom ook in de onderkaak. Een Ddahlframe of een opbeetplaat kan voor snelle vermindering van de diepe beet zorgen en afbreken van de brackets van de ondertanden. Lichten van de beet gaat dan gemiddeld 2x sneller door het dragen van de voornoemde middelen.
Daarna wordt de endodontische behandeling uitgevoerd als er sprake is van een afgevormde apex. De endodontische opening mag moet bij voorkeur niet breder zijn dan het wortelkanaal wat eronder zit. Dit komt de sterkte van de kroon en het element ten goede.
Tegenwoordig wordt het element voor de chirurgische verplaatsing voorbelast. Dit gebeurt vooral door het uitoefenen van wanneer ereen extrusie-krachten op het element. Daarmee wordt het gehele parodontaal ligament van het donorelement gestimuleerd. Het ligament zal prolifereren zodat er meer cellen aanwezig zijn op het worteloppervlak en een betere genezing zullen verzorgen op de ontvangende locatie. uitgeoefend worden.
Daarnaast Het element staat het element hierdoor losser en is makkelijker te extraheren zonder veel kracht te zetten met daarmee minder schade. Een bijkomend voordeel van dit voorbelasten is dat het parodontaal ligament prolifereert. Dit gebeurt vooral wanneer er extrusie-krachten op het element uitgeoefend worden.
Extraheren
Daarna wordt het element voorzichtig geëxtraheerd. Hierbij moet de extractietang op de grootste bolling van het element geplaatst worden en deze mag absoluut niet afglijden naar de glazuurcementgrens. Gebeurt dit wel dan is er aanzienlijke kans dat het parodontaal ligament daar beschadigd raakt.
Het element wordt er voorzichtig roterend uitgehaald. Het element wordt opgemeten met een schuifmaat. Om het restauratieve gedeelte voor Naomi makkelijker te maken, wordt ook de afstand van de knobbeltop tot de glazuurcementgrens gemeten. Het geëxtraheerde element wordt het liefst bewaard in de extractie alveole. Behalve wanneer er weinig medewerking is van de patiënt of als de radix sterk gekromd is. Dan wordt het element bij voorkeur bewaard in fysiologisch zout.
Prepareren donorpleknieuwe alveole
Vervolgens wordt de donorplek nieuwe alveole op de ontvangende locatie geprepareerd. Er moet veel ruimte gemaakt worden. Anders dan bij een implantaat wil je geen primaire stabiliteit. De buccale botlamel zal dan ook bijna altijd volledig verwijderd moeten worden. De meeste transplantaten worden supra-gingivaal geplaatst. De buccale knobbel wordt net incisaal geplaatst van de incisaallijn en de palatinale knobbel wordt zo geplaatst dat er geen occlusale interferenties zijn. Het element wordt gestabiliseerdplint door horizontale matrashechtingen met een lus over het occlusale vlak (modified Laurell). Na een week worden de hechtingen verwijderd en na drie weken wordt er gesondeerd en wordt het element gereinigd. Na zes weken wordt het opgebouwd en belast. De verdere controles vinden plaatsen na drie maanden, zes maanden en één jaar. Bij iedere controle gaan de patiënten van tevoren naar de preventie-assistent om de mondhygiëne zo optimaal mogelijk te krijgen.
Na zes weken wordt de premolaar omgevormd tot een incisief.
Opbouwen van premolaar naar incisief
Een behandeling die op zichzelf al lastig is. De patiëntgroep waarbij de opbouw gemaakt moet worden, maakt het zeker niet makkelijker: kinderen van een jaar of tien die moeite hebben met lang stil zitten. Vaak hebben ze (of hun ouders) hoge verwachtingen: nu gaat het eindelijk mooi worden. Een verwachting waar vaak niet direct aan voldaan kan worden.
Opbouwen elementen
De elementen moeten opgebouwd worden in de as-richting van de radix. Een extra complicerende factor is dat de as-richting van de radix niet altijd gelijk is aan de as-richting van de kroon. Opbouwen met een mal kan dan ook niet. De opbouw moet zo gemaakt worden, dat na oplijnen door de orthodontist, de radices van de elementen niet te dicht bij elkaar komen te staan. Deze ‘root proximity’ kan anders op een later moment voor nieuwe problemen zorgen.
Afmeting
Naomi meet hoe breed de premolaar is en ze controleert de meting van Dick van de glazuur-cementgrens tot aan de knobbel. De mesio-distale afmeting van de opbouw, moet gelijk zijn aan de afmeting van het buurelement (wanneer deze aanwezig is). Het helpt om oude foto’s te gebruiken waarop de orginele voortanden nog aanwezig waren. Ook het bewaren van de incisief die verloren is gegaan, geeft veel extra informatie. Is al deze informatie niet aanwezig, dan kun je terugvallen op de Boltons analyse van de orthodontist. Deze vertelt hoe breed het element moet worden. Zo kun je beoordelen hoe veel er opgebouwd moet worden.
Onder rubberdam worden de premolaren geïsoleerd met behulp van een brinkerklem. Daarna wordt uit de hand met glazuurkleurig composiet een eerste schaal gemaakt om de richting van de opbouw aan te geven: hoe lang en hoe breed het element moet worden. Hier overheen komt een dikkere laag dentine composiet, waarbij vooral voldoende volume aangebracht wordt op het cervicale deel. In deze laag wordt ook een begin gemaakt met de mammelons. Incisaal wordt een kleine translucentie aangebracht, gevolgd door een laag body en enamel composiet. Met soflexschijfjes worden eerst de primaire, daarna secundaire en uiteindelijk ook nog de tertiaire anatomie aangebracht en het composiet wordt gepolijst.
Kleur van de opbouw
De kleur van de opbouw is een ander lastig aspect. Wanneer er een vitaal element getransplanteerd is, zal deze oblitereren waardoor de kleur direct na opbouwen goed lijkt, maar op een later moment het element grijzig kan ogen. Na het deboonderen van de beugel wordt een nieuwe composiet venneer gemaakt om de kleur aan te passen. Aan Tegen kinderen vertelt geeft Naomi aan dat iedere vijf tot twaalf jaar een nieuwe composiet veneneer nodig is/deze gepolijst moet blijven worden.
Bij volwassen patiënten geeft ze aan dat de opbouw met composiet altijd een tijdelijke fase is voor tijdens de orthodontische behandeling, zodat het element op de juiste plaatst gezet kan worden in de juiste as-richting. Als de orthodontische behandeling afgerond is, wordt gezocht oplossing met het esthetisch mooiste resultaat.
Orthodontische complicaties na autotransplantatie
Na iedere orthodontische behandeling kunnen complicaties optreden. Specifiek voor de behandeling na een autotransplantatie zijn de onderstaande:
- Relapse van open beet (bij kleiner maken van de boog van de maxilla door extractietherapie en verlies van transversale breedte)
- Midline shift van 2 mm. Dit valt binnen de grenzen van wat we acceptabel vinden. Een leek zal dit niet zo snel opmerken
- CAfchippen van het composiet: wanneer er orthodontisch te weinig ruimte is en er sprake is van een resitricted envelope in het front, breken er sneller stukjes composiet af.
- Een scheef vlak van occlusie die scheef uitkomt. Dit komt vaker voor als er alleen een premolaar aan één kant verwijderd wordt. Het liefst wordt de orthodontische behandeling niet op deze manier afgerond, maar is sommige gevallen kun je het met behoud van transversale en sagittale het restauratief corrigeren.
Restauratieve complicaties bij autotransplantaties
Het opbouwen van één enkele autotransplantatie is enorm lastig. Het is moeilijk om de zenith helemaal perfect te krijgen en ook de torque van de orthodontische behandeling. Daarnaast is composiet is een lastig materiaal om mee te werken. Het is moeilijk om perfect te polijsten en geeft soms lekkage, zeker bij een slechte mondhygiëne. Ook verkleuringen van het composiet komen vaak voor.
Wanneer het element grijzig verkleurd door obliteratie kan extern bleken een optie zijn. Echter zijn hierbij geen goede lange termijn stabiele resultaten te behalen. Een andere optie is het composiet verwijderen en met een nieuwe composiet opbouw trachten het element optisch witter te laten lijken. Ook dat is een lastige procedure. Uiteindelijk kan gekozen worden voor een venneerpreparatie om met porselein een oplossing te maken. Dit stelt Naomi wel het liefst zo lang mogelijk uit.
Bij het opbouwen van het element, bouw je op vanaf de glazuurcementgrens. De elementen lijken daardoor direct na opbouwen relatief lang. Doordat de orthodontist de elementen nog gaat torquen en verplaatsen, verdwijnt een deel van het composiet nog onder de gingiva. Dat geeft direct na opbouwen soms geen esthetisch fraai resultaat.
Het composiet kan soms na behandeling afchippen. Dit is niet altijd een restauratieve complicatie zijn, maar kan ook het gevolg zijn van de stand van de elementen na de orthodontische behandeling.
Lees ook deel 1 van dit verslag
Dr. Dick Barendregt studeerde in 1988 af als tandarts aan de Rijksuniversiteit van Groningen. In 1991 startte hij met zijn Post Academische opleiding in de parodontologie aan het ACTA. In 1996 richtte hij de Kliniek voor Parodontologie Rotterdam op. Daar houdt hij zich naast de parodontologie bezig met de implantologie als Implantoloog (NVOI). De laatste 20 jaar is in dat kader de nadruk komen te liggen op patiënten behandeling in een interdisciplinair teamverband (Proclin Rotterdam) met collega tandartsen zoals orthodontisten, endodontologen, restauratieve tandartsen, kaakchirurgen en tandtechnici. Op 4 november 2009 promoveerde hij op zijn proefschrift “Probing around teeth” aan de Universiteit van Amsterdam. Vanaf 1 Juli 2019 is hij verbonden aan de afdeling parodontologie aan de Adams School of Dentistry in Chapel Hill (UNC) als Adjunct Professor. Daarnaast is hij betrokken bij verschillende postacademische cursussen en doceert binnen de Post Graduate opleiding voor Parodontologie.
Noami Doelen studeerde in 2012 aan het Academisch Centrum Tandheelkunde Amsterdam af als tandarts. Zij richtte zich daarna op prosthodontische verdiepingen, zowel op gebied van composiet (Geneve – dr. Didier Dietschi), chirurgie (Munchen – dr. Hurzeler/Zuhr), autotransplantatie team Utrecht (PRO Rotterdam) en functionele tandheelkunde (Verenigde Staten – dr. John Kois).
Door: Paulien Buijs, tandarts, verslag van de lezing van dr. Dick Barendregt en Naomi Doelen tijdens het NVVRT Restauratiefje.