Verlichting en reflecties in de tandartspraktijk
Het beroep van tandarts of mondhygiënist zou een stuk makkelijker zijn als alles in de mond zwart/wit was, want dan is voor het oog sprake van het grootst mogelijke contrast en waarnemen een koud kunstje. De werkelijkheid is echter een stuk genuanceerder. Rolf de Ruijter legt uit wat de invloed is van lichtreflecties op het zicht. Wat is een goed verlichtingsplan voor de praktijk?
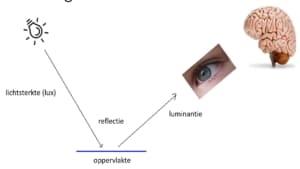
Het menselijk oog is gevoelig voor lichtreflecties
Het oog is gebouwd om reflecties (uitgedrukt in luminantie) waar te nemen en zodoende kan de omgeving onderscheiden worden. Het zien gebeurt met de ogen, het waarnemen zelf overigens met de hersenen. Beide ogen en het verantwoordelijke deel van de hersenen samen vormen het ‘visueel systeem’. Objecten worden waargenomen doordat de beeltenis ervan op het netvlies wordt geprojecteerd. Dit kan pas plaatsvinden als licht(-sterkte uitgedrukt in lux) op een oppervlak valt, dan reflecteren objecten pas. Dat geldt voor alle oppervlakken. Als mondzorgverlener zie je dus geen tand: je neemt slechts de lichtreflectie van het betreffende oppervlak waar. Het samenstel van alle reflecties wordt door de hersenen geïnterpreteerd als zijnde een tand. De reflectiewaarde van een oppervlak wordt uitgedrukt in de zogenaamde R-waarde die aangeeft hoeveel procent van het licht wordt gereflecteerd.
Waarnemen in de mond
Het beroep zou een stuk makkelijker zijn als alles in de mond zwart/wit was, want dan is voor het oog sprake van het grootst mogelijke contrast….en dan is waarnemen ongeacht de verlichtingsomstandigheden een koud kunstje. De werkelijkheid is echter een stuk genuanceerder. Tanden zijn gelukkig niet enkel wit en gaatjes niet altijd geheel zwart. ‘Some say, a lot of shades of grey’, maar zeker van de kleur wit, via gelig naar, bruinig en soms daadwerkelijk zwart. Dit alles bij de dentate mond vaak omringd door nog meer soortgenoten en omgeven door roze tot soms felrode gingiva. Is hiermee het werkgebied van de mondzorgverlener goed omschreven? Zeker niet, want door alle obstakels in de mond, is vrijwel altijd sprake van schaduwvorming, donkere plekken welke uitmonden tot zelfs bijna zwarte achter in de mond. Tel daarbij op het, gelukkig meestal rijkelijk, aanwezige speeksel wat voor nog meer reflectie zorgt. Een relatief donker oppervlak kan als gevolg van het dan ineens terugkaatsende licht, tot hinderlijke verblinding van het oog leiden (zgn. ‘discomfort glare’). Dit als gevolg van relatief hoge helderheid van de gebruikte verlichting. Al met al een contrastrijk werkgebiedje dus die mond.
Door het beschreven pallet van reflecties in de mond (variërend van 20 tot 60%), de schaduwvorming (tot nagenoeg 0%) en het optreden van glans (tot 100% oftewel spiegeling) is de waarneemtaak van de mondzorgverlener een uitdagende te noemen, waarbij te grote contrasten juist de taak van het visuele systeem verzwaren. Bij bijvoorbeeld een controle is het visueel-systeem ‘op zoek’ naar zeer kleine nuancen in reflectie: is sprake van een beginnende ontkalking (mat wit)? of van een inmiddels niet langer actief cariësproces (meer glanzend wit, maar mogelijk ook bruin-gelig, tot zwart)? Om dit goed te kunnen waarnemen helpt niet enkel het droogblazen, ook goede verlichting, die juist is opgesteld en goed is ingeregeld, is noodzakelijk.
Goede verlichting
Gelukkig bestaat voor werkzaamheden in de mond, de specifiek op zijn taak toegeruste tandartslamp, welke inmiddels voorzien is van veelal de meest krachtige ledverlichting, met een lichtsterkte variërend van 2.000 tot wel 40.000 lux. Maar is zo’n grote waarde zaligmakend? Ooit wel eens geskied in de volle zon? Verblinding van het menselijk oog ligt dan op de loer. Ditzelfde fenomeen geldt evenzo voor een mond met tanden waar de behandelaar poogt te beoordelen welk gedeelte van het tandoppervlak pluis is en wat niet. Het benodigde onderscheidend vermogen van het visueel systeem van de mondzorgverlener wordt danig op de proef gesteld. Je zou kunnen denken hoe meer licht hoe beter, maar dat is niet juist. De mens kan waarnemen bij weerkaatste lichthoeveelheid (uitgedrukt in Candela per vierkante meter) in het oog van ongeveer 10 cd/m2 tot 1.000 cd/m2. Bij lagere en bij hogere luminanties worden contrastgevoeligheid en detailonderscheiding geringer. De vraag is dan natuurlijk: hoe verhoudt de 1.000 cd/m2, die veelal als optimum wordt aangehouden, zich tot de intensiteit van de tandartslamp? Een goede regel is om de intensiteit, van de meestal instelbare tandartslamp, zo in de stellen dat steeds met een zo ’n laag mogelijke verlichtingssterkte waarbij nog goed en eenvoudig de details kunnen worden waargenomen kan worden. Dat instellen lukt overigens maar matig als net daarvoor al geruime tijd met te veel licht werd gewerkt. Probeer het licht optimaal in te stellen bijvoorbeeld na een korte (middag)pauze. Verder is het van belang om te werken met schaduwarme verlichting.
Hoe wordt in de mond schaduwarme verlichting verkregen?
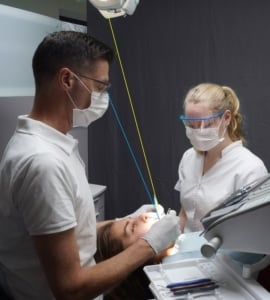
- De lichtbundel van de tandartslamp verloopt zoveel mogelijk evenwijdig met de blikrichting, waarbij de lamp links of rechts vlak naast en even boven het hoofd van de behandelaar staat; bij gebruik van de mondspiegel iets voor en opzij van het hoofd (de tandartslamp heeft daartoe drie draaiingsassen nodig).
- Zo zorgt de mondspiegel niet enkel voor indirect zicht maar wordt ook automatisch schaduwarme verlichting op het werkoppervlak in de mond verkregen.
- Tijdens de werkzaamheden wordt het hoofd van de patiënt gedraaid en de zitpositie samen met de tandartslamp steeds aangepast in samenhang met verandering in positie van het gebruikte instrument.
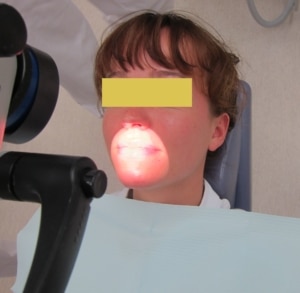
NB de donkergrijze achtergrond van afbeelding 2 werd virtueel gekozen om het contrast voor deze foto juist te verhogen.
Met het stijgen der jaren…
Daarnaast speelt nog een factor een rol in wat de mondzorgverlener kan waarnemen. Het oog is, naarmate het ouder wordt, onderhevig aan verandering. Het netvlies wordt minder gevoelig en het optisch systeem vertroebelt. Hierdoor bestaat bij oudere mondzorgverleners de wens om te werken met een grotere lichtsterkte. Verder zorgt, als gevolg van eiwitafzettingen op de lens, de zgn. gele waas ervoor dat het enerzijds misschien makkelijker wordt om gele oppervlakken waar te nemen, maar dat de kleurperceptie van blauw, blauw/groene en paarse tinten juist beperkter wordt. Als het oog ouder wordt geldt dat over het algemeen kleuren bleker worden waargenomen. Jongere collegae dienen zich te realiseren dat tandartslampen ontworpen worden voor mondzorgverleners van alle leeftijden en het is dus verstandig de lichtintensiteit, maar soms ook de kleurinstelling, aan te passen aan de eigen leeftijdsbehoeften.
Stoorzenders voor het visueel systeem
Als het visueel systeem van de mondzorgverlener goed geconcentreerd aan het werk gaat zijn er nog tal van factoren die het waarnemen ernstig beïnvloeden. Wat te denken van de lichtreflecties (discomfort glare) van het nog veelal glimmende instrumentarium. Het is opmerkelijk te noemen dat terwijl de verlichtingssterkte van de tandartslamp afgelopen decennia langzaamaan is opgevoerd (van gloeidraad, halogeen, xenon naar led) de meeste instrumenten nog altijd een glanzend oppervlak hebben. Gematteerd instrumentarium verdient eigenlijk de voorkeur. Het gebruik van diepmatzwarte instrumenten of materialen roept even zo goed vragen op omdat deze zorgen voor een te groot contrast daar het licht dan volledig geabsorbeerd wordt.

Afb. 3 Contrastverschillen van diverse uitvoeringen van hetzelfde model afdruklepel met reflectie (aangelicht met tandartslamp 24.000 lux.)
Microscoopverlichting
De extreem grote lichtsterktes welke bij microscopen toegepast worden, zou vraagtekens kunnen oproepen, maar bedenk dat veel van het microscooplicht niet het oog van de behandelaar bereikt omdat het geabsorbeerd wordt in de vele lenzen en splitters. Soms is wel een zekere mate van vervlakking in beeld contrast waarneembaar, mogelijk als gevolg van de (te) grote lichtsterkte op het oppervlak.
Besef echter dat het extreem felle microscooplicht voor de assistent weldegelijk een belasting vormt: de kegel die bij het objectief uitstraalt richting de patiënt wordt ook op de huid rondom de mond weerkaatst en zorgt op zijn minst voor een meer dan hinderlijke hoeveelheid gereflecteerd licht.
NB Ook de zwarte details van de microscoop dragen ongunstig bij aan de contrastbeleving door de assistente, danwel de behandelaar die opkijkt van zijn microscoop.
Waarnemen buiten de mond
Het oog van de mondzorgverlener is gelukkig niet enkel gefocust in de mond, maar dat maakt het er niet eenvoudiger op. Buiten de mond krijgt de mondzorgverlener het lichtniveau van de praktijkruimte ‘voor de kiezen’. Het wordt belast met het geheel van luminanties en verlichtingssterkten en mogelijk nog invallend licht van buiten de praktijk die samen de adaptatietoestand van het oog bepalen.
Bedenk dat tijdens het werken in de mond het gezichtsveld van de behandelaar steeds schakelt tussen waarnemen in de mond en buiten de mond, met name de directe werkomgeving rond het hoofd van de patiënt.
Om het visueel systeem niet te veel te vermoeien is het van belang dat, de in de mond noodzakelijke hoeveelheid licht buiten de mond gradueel wordt afgebouwd naar het lichtniveau elders in de praktijk. Het oog krijgt dan de mogelijkheid te adapteren. Deze adaptatie kost nu eenmaal tijd, omdat na een (te) grote verandering in luminanties de visuele prestatie niet onmiddellijk optimaal zal kunnen zijn. Voorkomen moet dus worden, dat bij het verplaatsen van de blik vanuit de zeer helder verlichte mond naar een te snel donkere omgeving buiten de mond zou moeten worden geschakeld, of omgekeerd. Inval van buiten (zon)licht in het directe gezichtsveld van het behandelteam moet daarom dan ook vermeden worden. Het is echter wel aanbevelenswaardig om vanuit de praktijkruimte het verloop van de dag mee te krijgen. Dit kan door daglicht (gefilterd), buiten het directe blikveld, toe te laten.
Nabeelden

Afb. 5 Staar op werkafstand gedurende 5 seconden naar de 4 puntjes midden in deze beeltenis. Sluit daarna de ogen voor enkele seconden. Wat ‘zie je dan’ met je ogen gesloten?
Delen van het netvlies van het oog waarop veel licht valt worden minder gevoelig dan delen waarop weinig licht valt. Hierdoor ontstaan zgn. ‘nabeelden’ die het sterkst opvallen indien achtereenvolgens wordt gekeken naar een vlak met grote contrasten en een vlak met lage contrasten. Deze nabeelden kunnen hinderlijk zijn en de waarneming nadelig beïnvloeden.
Nabeelden treden ook op bij het waarnemen van (contrastrijke) gekleurde vlakken. De complementaire kleur wordt dan ‘gezien’.
Verlichtingsplan voor hele praktijkpand
Een goed verlichtingsplan in de behandelkamer zorgt ervoor dat het verlichtingsniveau rond de mond gradueel afbouwt: van de sterkte in de mond van de tandartslamp die gemiddeld zo’n 24.000 lux. produceert naar de directe omgeving van de patiënt, een factor 10 minder oftewel zo’n 2.400 lux. Nog meer perifeer daarvan weer de helft van deze sterkte zo’n 1.200 lux. Oftewel een verhouding van 10:1:0,5.
Overigens beperkt een goed verlichtingsplan zich niet tot de behandelruimte, maar wordt tevens bewaakt dat de gebruikers, die van de ene behandelkamer naar de andere lopen, niet geconfronteerd worden met een licht’dip’ op bijvoorbeeld de gangen of in de kantine. Ook aan de reinigings- en desinfectieruimte dient wat betreft verlichting aandacht te worden besteed. De taak voor het visueel systeem is daar immers het beoordelen of het instrumentarium goed van zichtbare verontreiniging werd ontdaan alvorens te worden gedesinfecteerd. Daartoe is specifieke werkverlichting noodzakelijk welke past bij die beoordelingstaak.
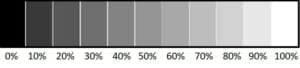
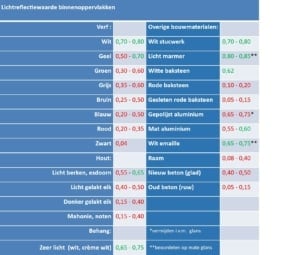
Reflectiewaarden
De gemiddelde praktijkruimte wordt op eerdergenoemde wijze met een behoorlijk fel verlichtingsniveau verlicht. Bedenk dat dit zo’n twee tot drie keer de normale kantoorverlichting betreft! Het is daarom van belang dat gezorgd wordt voor een neutraal, lees contrastarm, omgevingskleurgebruik. Het gevaar bestaat anders dat het vele licht geabsorbeerd wordt door bijvoorbeeld een donkere wandbekleding of kast. Dat leidt tot de beleving dat het donkerder is in de ruimte dan dat werkelijk verwacht kan worden op grond van de hoeveelheid licht die wordt waargenomen. Donkere (verzadigde)kleuren absorberen het licht nu eenmaal vele malen meer dan lichtere. Ook bestaat bij een te contrastrijk kleurgebruik de kans op het eerder genoemde effect van nabeelden. Zo speelt het ontwerp van de inrichting van de praktijkruimte dus een directe rol bij het werk in de mond en vice versa.
Bij het inrichten van een praktijkpand is het verstandig de reflectiewaarden van de gebruikte kleuren, maar ook die van de gebruikte materialen, hand in hand te laten gaan met het verlichtingsplan. Een baksteen bijvoorbeeld reflecteert het licht nu eenmaal anders dan een gladde wand van dezelfde kleur.
Als vuistregel bij het kiezen van materialen en kleur zou gesteld kunnen worden dat alle reflectiewaarden kleiner dan 70% tot te grote contrastverschillen kunnen leiden. Lichte kleuren absorberen minder licht, dus ook in het kader van de duurzaamheidsgedachte biedt het kiezen van lichte keuren voordelen.
Over reflectie gesproken, de textuur van een oppervlak bepaalt ook de mate van geluidsreflectie. Het hoeft geen verder betoog dat harde geluiden in de mondzorg vermeden moeten worden. Grote gladde oppervlakken, zoals glaswanden, reflecteren nu eenmaal geluid omdat het zonder enige demping weerkaatst wordt.
Klik hier voor een vergrote versie van de poster
Kleurweergave index CRI lichtbron (uitgedrukt in Ra-waarde)
De kleurweergave of Colour Rendering Index (CRI) geeft aan hoe goed een lichtbron de kleuren werkelijk weergeeft. Het geeft aan in hoeverre kleuren onder de lichtbron afwijken van de werkelijke kleuren bij daglicht. In het geval van de hoogste index (CRI 100) is er geen afwijking.
Ledverlichting
Waar eind vorige eeuw trillingsvrije tl-verlichting met een kleurweergave index (zie kader) van 84 of zelfs 94 werd geadviseerd om in de mondzorg verantwoord te kunnen werken, worden vandaag de dag vaak zondermeer led-panelen massaal toegepast. De ontwikkeling van ledverlichting heeft de afgelopen 15 jaar een ware revolutie doorgemaakt. Niet enkel zorgde dit voor een aanzienlijke reductie van energieverbruik en mede als gevolgd van het ontwerp ook warmtereductie, helaas had de revolutie ook enkele bijwerkingen. De eerste generatie professionele led-armaturen flikkerden net zo hard als de oude tl-buizen. Dit is overigens eenvoudig zelf te controleren, niet met het blote oog, maar door met een digitale camera van bijvoorbeeld een smartphone beeldopnamen proberen te maken, als het licht met een hoge frequentie knippert zie je dat terug in ‘golvende’ beelden. Daarnaast waren sommige led fabrikanten zo sluw om met de lichtsamenstelling te spelen, dat alles vaak binnen de, niet echt meer toereikende, ISO-verlichtingsnorm die nog opgesteld was in het tl/halogeen tijdperk. Door bepaalde energie slurpende frequenties (lees kleuren) uit het led ontwerp te houden werden enorme zuinige energiewaarden gehaald. De kleurbeleving van een dergelijke led ontwerp leverde in de (mondzorg)praktijk echter onacceptabele verlichtingsverhoudingen. Vaak met het oog eerst niet opgemerkt, maar bij metingen wel aangetoond. Bij praktijkverlichting is het van belang dat het licht voldoende helder (wit) van kleur is en het een waarde (kleurtemperatuur) van in ieder geval 4.000 Kelvin heeft. Met het streven naar optimale verlichting voor in de praktijkruimte zou de fout gemaakt kunnen worden om de hoogst mogelijke kleurweergave index te kiezen. Ervaring heeft echter geleerd dat dan de kleuren in de sterk verlichte praktijkruimte vaak onnatuurlijk en vermoeiend helder overkomen, het witte plastic van bijvoorbeeld een tray wordt echt krijt wit. Je zou kunnen stellen dat het kleurgebruik in de mondzorg het daglicht nog niet kan verdragen… Een CRI van rond de 90 is veelal toereikend.
Zelf verlichtingssterkte verhoudingen meten
Vandaag de dag zijn voor de smartphone de nodige apps beschikbaar die van je telefoon een lux-meter maken. Bedenk dat de lens van je smartphone op zich van goede kwaliteit is, maar daarmee is de app nog niet altijd een gevalideerd meetinstrument. Wel voldoen deze toepassingen aardig om verschillen in verlichtingssterkte te meten (de eerder genoemde 10:1:0,5 verhouding). Zorg daarbij dat de camera loodrecht richting het plafond wordt gericht en meet op ongeveer 1 meter van het vloerniveau, dat is ongeveer de gemiddelde hoogte van werkgebied, de mond van een liggende patiënt. Zorg bij het meten dat het lichaam van degene die meet niet voor een schaduw zorgt want dan wordt onbedoeld licht weggenomen en kan geen goede meting plaats vinden.
Advies voor de juiste aanpak
Zoals eerder gesteld een praktijk verdient een gedegen lichtplan. Veel van de aanbevelingen zijn dan van meet af aan goed door te voeren. Als men echter al in een bestaande ruimte werkt kan het toch verstandig zijn de werkplek eens langs te lopen en te kijken hoe het gesteld is met de werkomstandigheden, mogelijk kunnen kleine veranderingen al een hoop ongemak voor het visuele systeem wegnemen. Het doorlopen van de branche specifieke RIE is daartoe een geschikte manier. En komt het tot nieuwe investeringen: zorg dan altijd dat leveranciers of fabrikanten vooraf aantonen dat hun product voldoet aan wat vereist is.
Bronnen:
1. NEN-EN norm 12464-1:2021 Licht en verlichting – Werkplekverlichting – Deel 1: Werkplekken binnen
2. NEN-EN norm 3087:2011 Ergonomie – Visuele ergonomie: achtergronden, principes en toepassingen
3. Ergonomische werkwijze bij de patiëntbehandeling, O Hokwerda, R.A.G. de Ruijter, A. Denekamp, KEM https://nwvt.nu/wetenschap/#kem
4. Werkwijze ergonomisch gebruik behandelmicroscoop in de tandheelkunde, R.A.G. de Ruijter, O. Hokwerda, KEM https://nwvt.nu/wetenschap/#kem
5. Zicht op licht, O. Hokwerda, J.A.J. Wouters. Ned Tijdschr Tandheelkd – Jaargang 112 – editie 6 – juni 2005; 225-230
6. https://knmt.nl/praktijkzaken/veilig-werken/risico-inventarisatie-en-evaluatie
7. https://www.arboportaal.nl/RIE
Afb. 2: R. Wouters KEM
Afb. 3: UMCG CTM
Afb. 4: UMCG CTM
Afb. 6: O. van Duivenbode
Door:
Rolf de Ruijter
Rolf de Ruijter studeerde tandheelkunde aan de Rijksuniversiteit Groningen (‘84-’91). Sinds 1995 is hij fulltime verbonden aan de opleiding Tandheelkunde Mondhygiëne Groningen als tandarts-docent. Hij organiseerde de patiëntenzorg ter voorbereiding van het onderwijs en was en is betrokken bij de opzet, planning en implementatie van zowel de preklinische als klinische behandelfaciliteiten. Vanaf 2003 is De Ruijter docent tandheelkundige ergonomie van het Centrum voor Tandheelkunde Mondhygiëne (CTM) van het UMCG. Hij is voorzitter van de Commissie Technische Infrastructuur van de KNMT, voorzitter Kennisplatform Ergonomie Mondzorg en vice president van de European Society of Dental Ergonomics.
Dit artikel is eerder op dentalinfo.nl geplaatst en gezien interesse hiervoor opnieuw onder de aandacht gebracht.