Levensduur en risicoanalyse van restauratietypen
Voor een posterieure restauratie kan gekozen worden uit een directe of indirecte techniek. Een overzicht van wat er qua levensduur verwacht kan worden van verschillende restauratietypen, zowel vanuit de gegevens van klinische universiteitsstudies als het werk van de Nederlandse tandarts.
Verslag van de lezing van Dr. Niek Opdam, universitair hoofddocent aan het Radboudumc en onderzoeker restauratieve tandheelkunde.
Directe of indirecte techniek bij posterieure restauratie
Voor een posterieure restauratie kan gekozen worden uit een directe of indirecte techniek. Voor directe restauraties heeft het composiet het amalgaam definitief verdrongen, voor indirecte restauraties wisselen de vernieuwingen qua materialen elkaar in snel tempo af. Traditioneel heeft de indirecte restauratie de reputatie een langere levensduur te hebben, maar de adhesieve tandheelkunde heeft ervoor gezorgd dat composieten posterieur een goede levensduur kunnen bereiken.
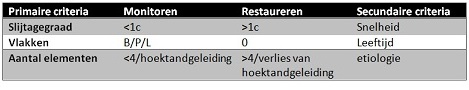
Hoe kijk je naar de levensduur? We zijn geneigd om te kijken naar de levensduur van de restauratie, maar misschien is de levensduur van het element wel belangrijker. Het advies van Niek Opdam is om de risicoanalyse te betrekken bij behandelplanning. Want wat te doen bij een hoog-risicopatiënt (bruxisme, cariës)?
Restauratieve keuzes posterior
- Fysische eigenschappen: sterkte en slijtvastheid
- Esthetiek: functioneel of Italiaanse school?
- Direct versus indirect
- Operator skills versus Tandtechnieker skills
- Direct composiet versus indirect composiet/kermiek/CADCAM
- Minimaal adhesief versus traditioneel
- Adhesief subgingivaal restaureren en cementeren
- Levensduur van verschillende opties
Minimaal invasief of traditioneel prepareren? Niek Opdam adviseert minimaal invasief adhesief te werken. Van de verschillende behandelopties is het belangrijk om de levensduur te weten.
Levensduur restauraties
De levensduur van composiet posteriorrestauraties is goed. Onderzoek uit Denemarken heeft resultaten van al dertig jaar, waarbij zelfs nog met verouderde composieten werd gewerkt en een calciumhydroxideonderlaag. Het jaarlijks faalpercentage is 1.6% – 1.1%. (Pallesen, van Dijken)
Met als kanttekening: de studies zijn onder ideale omstandigheden uitgevoerd in de universiteit. De faalpercentages liggen hoger bij practice-based studies, namelijk rond de 2%.
Direct versus indirect
Traditionele kronen blijken het niet veel beter te doen met jaarlijks falen van zo’n 1%. Het verschil tussen direct versus indirect is dus niet dramatisch.
Restauratieve cyclus
De restauratieve cyclus is de levensduur van een element. Na de eerste interventie volgt een volgende interventie, wat resulteert in een groter defect en een grotere restauratie. Hierdoor is er meer kans op complicaties (endo/fractuur), met uiteindelijk elementverlies tot gevolg.
Tegenwoordig is er een andere behandeling van cariës waarbij we centraal meer cariës laten zitten om pulpa-exponatie te voorkomen. Door te werken volgens de moderne cariologie is een langere levensduur van elementen mogelijk.
Systematic reviews geven een jaarlijks faalpercentage tussen de 1-2% van directe posterieure composiet restauraties.
Problemen met RCT’s is dat risicogroepen vaak worden geëxcludeerd, zoals patiënten die bruxeren. Verder zijn de onderzoeksomstandigheden ideaal, dus het echte faalpercentage ligt in de algemene praktijk hoger dan 1-2%, waar veel risicopatiënten zijn. Daarom zijn risicofactoren volgens Opdam belangrijk voor behandelingsplanning op individueel niveau. Daarbij moet het gaan om echt klinisch falen, geen surrogaat uitkomsten. Dus geen microlekkage, maar wel echte cariës onder de vulling. En is er bewijs uit onderzoek dat de risicofactor invloed heeft? En hoe groot is de invloed dan van de risicofactor op overleving?
Verschillende risico’s hebben verschillende consequenties voor restauratief behandelplan:
- Parodontaal: wellicht op de lange termijn meer risico
- Cariësrisico: invloed van dit risico is veel groter dan parodontaal
- Bruxisme: bepaalt materiaalkeuze
- Biologische prijs van de behandeling: meer tandheelkunde is meer risico
- Bij veel aanwezig risico: richtlijn is om terughoudender met ingrijpen te zijn
- Secundaire cariës vaker bij composiet, grotere kans op breuk bij amalgaam
Amalgaam vertoont meer breuk van knobbels, composiet toont meer secundaire cariës.
Laag risicopatiënten zijn na 12 jaar stabiel voor composiet, voor amalgaam geldt een hogere faling, hierbij is meer breuk (Opdam, 2010).
Meer tandheelkunde, meer risico’s
Niet bij iedere afwijking van de norm is er sprake van een probleem. Laat informed consent aan de orde komen: moderne tandheelkunde is shared decision making. Informed consent is de uitleg van alle opties met voor- en nadelen. De patiënt beslist en de tandarts legt het vast. Er zijn risico’s op patiëntniveau en op element niveau. Cariësrisico, bruxisme en endodontische behandeling zijn factoren die een grote rol spelen.
Levensduur klasseII restauratie in Nederland
Posterior restauraties gaan gemiddeld zo’n 12 jaar mee. Dat is best goed. (Laske, 2016)
Glasionomeer (GIC) en compomeer doen het slechter, maar je kunt niet zo maar hardmaken dat GIC en compomeer slechter zijn. Indicatiebias speelt hierbij een grote rol, omdat glasionomeercement bijvoorbeeld meer als tijdelijke restuaratie en bij hoog risicosituaties wordt toegepast.
Levensduur kronen in de algemene praktijk
Faalpercentage is 2,4% na 10 jaar.
Verschillen tussen tandartsen
Er zijn grote verschillen tussen tandartsen, de operateur geeft dus ook een risico. De ene tandarts kiest eerder voor vervanging dan de andere. Is dit goede zorg? Opdam omschrijft dit als de proactieve tandarts versus de reactieve tandarts. Je hebt tandartsen die problemen voor willen zijn en tandartsen die afwachten. Dit is een wellicht een verklaring voor het verschil in jaarlijkse faalpercentages van verschillende algemene praktijken die betrokken zijn geweest bij klinische studies.
Posterior restaureren
Een risicofactor is het veranderen van tandarts. Risicoanalyse is de kern van de diagnose, waarbij het patiëntrisico en de tandarts waarschijnlijk gelden als de belangrijkste factoren. Opdam spreekt liever van hoogrisico in plaats van contra-indicatie. Want is het hard bewezen? Contra-indicatie is erg zwart-wit.
Bij werken volgens informed consent beheert de patiënt zelf zijn risico’s. Leg de keuzes daarom voor aan de patiënt. Kies voor shared decision making: de patiënt beslist, de tandarts legt het vast.
Wanneer bij een patiënt bijvoorbeeld sprake is van een hoog risico dan kunt u zeggen dat er wel een brug gemaakt kan worden, maar dat er een groter risico is op falen.
Take home message
- Train uw vaardigheden
- Herken de bruxist
- Vermijd overbehandeling
Dr. Niek Opdam is universitair hoofddocent aan het Radboudumc. Naast onderwijs doet hij onderzoek op het terrein van de restauratieve tandheelkunde met als speciale aandachtsgebieden de levensduur van restauratief werk in de algemene praktijk, secundaire cariës en gebitsslijtage. Hij promoveerde op zijn proefschrift ‘Clinical procedures for posterior composite restorations’. Hij schreef meer dan 60 artikelen in internationale tijdschriften en hij geeft veel lezingen en cursussen in binnen- en buitenland. Hij is voorzitter van de Academy of Operative Dentistry European Section en van de Practice-based Research Scientific Group van de IADR. Opdam heeft een parttime verwijspraktijk in Ulft met als differentiatie de adhesieve tandheelkunde. In zijn praktijk behandelt hij veel patiënten met gebitsslijtage.
Verslag door Joanne de Roos, tandarts en docent UMCG, voor dental INFO van de lezing van Niek Opdam tijdens het congres Posterior2016 van Bureau Kalker.
 Daniël Wismeijer rondde zijn studie tandheelkunde af in 1984 aan de KUN en werkte in het CBT aldaar tot 1994. In 1995 ging hij naar ACTA waar hij promoveerde. Van 1985 tot 2006 heeft hij gewerkt in het CBT van het Amphia Ziekenhuis te Breda. In 2006 is hij benoemd tot Hoogleraar Orale implantologie en Prothetische Tandheelkunde aan ACTA. Speerpunten van het onderzoek zijn CAD/CAM in de implantologie en prothetiek, het stimuleren van botgroei in botdefecten en rondom implantaten, de behandeling van peri-implantitis en het 3D printen van tandheelkundige restauraties, implantaten en botsubstituten. In 1985 is hij de tandartsenpraktijk Ellecom gestart. In 1991 de verwijspraktijk voor Orale Implantologie Veluwezoom. Deze verwijspraktijk is nu ondergebracht in een groepspraktijk in Dieren waar nu 6 tandartsen werkzaam zijn.
Daniël Wismeijer rondde zijn studie tandheelkunde af in 1984 aan de KUN en werkte in het CBT aldaar tot 1994. In 1995 ging hij naar ACTA waar hij promoveerde. Van 1985 tot 2006 heeft hij gewerkt in het CBT van het Amphia Ziekenhuis te Breda. In 2006 is hij benoemd tot Hoogleraar Orale implantologie en Prothetische Tandheelkunde aan ACTA. Speerpunten van het onderzoek zijn CAD/CAM in de implantologie en prothetiek, het stimuleren van botgroei in botdefecten en rondom implantaten, de behandeling van peri-implantitis en het 3D printen van tandheelkundige restauraties, implantaten en botsubstituten. In 1985 is hij de tandartsenpraktijk Ellecom gestart. In 1991 de verwijspraktijk voor Orale Implantologie Veluwezoom. Deze verwijspraktijk is nu ondergebracht in een groepspraktijk in Dieren waar nu 6 tandartsen werkzaam zijn.