Parodontitis: Van diagnose naar behandelplan
Door te screenen op pocketdiepte wordt er een onderscheid gemaakt tussen pluis, mogelijk niet pluis (pluizig), niet pluis. Op basis van de literatuur is de inschatting dat de eerste twee categorieën voornamelijk overeenkomen met gezondheid en gingivitis en de laatste categorie mogelijk met (beginnende) parodontitis. Verslag van de lezing van prof. dr. Fridus van der Weijden.
Voor de eerste twee categorieën (0-5mm) is zorg met als doel preventie van parodontale problemen de eerste aangewezen stap in professionele tandheelkundige zorg. Op de laatste situatie, niet-pluis met pockets meer dan 6 mm, is het paro-protocol van toepassing waar in de lezing verder op doorgegaan werd.

Voordat een patiënt het paro-protocol binnengerold wordt, is het belangrijk dat eerst de motivatie om een dergelijk behandeltraject te willen doorlopen wordt afgetast. De patiënt moet wel gemotiveerd zijn om hierin met de behandelaar mee te gaan wil het doelmatige zorg zijn. Het advies is dat hier een aparte afspraak voor wordt gemaakt en dit aspect niet in een korte afspraak van een periodiek mondonderzoek wordt gepropt. Leg daarom aan de patiënt uit dat tijdens de controle het tandvlees nauwkeurig werd onderzocht en mogelijk problemen zijn geconstateerd. Geef aan dat er een nieuwe afspraak nodig is om dit uitgebreider te onderzoeken om een passend advies te geven en met elkaar te bespreken wat er aan te doen is. Het huidige tariefsysteem biedt voldoende ruimte om daar tijd en aandacht aan te besteden. De rest van de lezing werd mede daarom opgehangen aan de omschrijving die de algemene bepalingen van de NZA aan de code T12 ‘Onderzoek het tandvlees met een parodontiumstatus’ heeft gekoppeld. In het veld heeft Van der Weijden gemerkt dat er het misverstand bestaat dat het maken van een parodontiumstatus de strekking van code T12 dekt.
T12: Het afnemen van een tandheelkundige, medische en psychosociale anamnese
Met betrekking tot dit deel van het onderzoek kan aan de hand van de volgende vragen met de patiënt in gesprek worden gegaan.
Tandheelkunde anamnese:
- Wat is de klacht en hoe lang bestaat die al?
- Wat is er tot nu toe aangedaan en heeft dit effect gehad?
Medische anamnese:
- Is er sprake van systemische aandoeningen waardoor bijvoorbeeld de afweer verlaagd is?
- Is er sprake van medicatie die van invloed is op het tandvlees? Bijvoorbeeld calciumantagonisten die als bijwerking gingivavergroting hebben.
- Zijn er lifestyle aspecten die de conditie van het tandvlees negatief beïnvloeden? Bijvoorbeeld roken of een tekort aan vitamines.
Psycho-sociale aspecten:
- Interfereert de psyche met een succesvolle therapie? Denk daarbij bijvoorbeeld aan een patiënt met smetvrees die een partiële prothese moet gaan dragen.
- Ligt de psyche mogelijk ten grondslag aan het probleem (bijvoorbeeld het ontstaan van necrotiserende parodontale aandoeningen door veel stress).
T12: Exploratief sonderen van de pocketdiepte rondom alle aanwezig elementen via zespuntsmeting
De gegevens die genoteerd worden in een parodontiumstatus geven samen het beeld van een plattegrond van het tandvlees. Voor het opmeten van de pocketdiepte zijn er verschillende soorten pocketsondes beschikbaar. Veel gebruikt is de sonde met een ‘Williams markering’ waarbij over een lengte van 10 mm de millimeterstreepjes p 4 en 6 mm afwezig zijn om de sonde makkelijker te kunnen aflezen. Sommige behandelaars geven de voorkeur aan een 15 mm sonde waarbij op 5, 10 en 15 mm de markering dikker is dan bij de overige millimeters. Voor het screenen is de WHO-sonde bij uitstek geschikt omdat de markering overeenkomt met pluis, pluizig en hoogstwaarschijnlijk niet pluis. De pocketdiepte wordt afgerond op het dichtstbijzijnde millimeterstreepje.
Een ander instrument dat niet kan ontbreken bij het invullen van een parodontiumstatus is de furcatiesonde. Van der Weijden vertelde dat hij in het verleden bij het uitpakken van een nieuwe sonde deze altijd iets openboog om de curve vlakker te maken. Tegenwoordig is deze standaard te koop als PQ2NM waarbij de ‘M’ voor modified staat. Furcaties worden internationaal gescoord ‘Licht toegankelijk’ Graad I (minder dan 3 mm), ‘Toegankelijk’ Graad II (meer dan 3 mm) en ‘Doorgankelijk’ Graad III.
Wat voor informatie geeft het opmeten van de diepte van de pocket ons?
Het geeft ons niet zozeer informatie over hoe ernstig de ‘ontsteking’ van het tandvlees is. Als metafoor gebruikt Van der Weijden het voorbeeld van een patiënt die met een fikse ontsteking op zijn arm naar de dokter gaat. Het is dan niet gebruikelijk dat de dokter een meetlat pakt om de ontsteking op te meten (of nog erger: die in de tijd volgt en bekijkt of die stabiel blijft qua afmetingen). Pocketdiepte geeft informatie voor de lange termijn. Het is een risico inschatting voor de toekomst en is een voorspellende factor voor aanhechtingsverlies. Onderzoek heeft laten zien dat bijvoorbeeld pockets van 7 mm of dieper een verhoogd risico vormen op aanhechtingsverlies.
ad 1) (of nog erger de ontsteking in de tijd gaat vervolgen of deze stabiel blijft qua afmetingen).
T12: Het noteren van de locaties met bloeding na sonderen
Bij het bepalen van de bloedingsneiging is het van belang dat de pocketsonde contact houdt met het tandoppervlak. Als de pocketsonde namelijk in het tandvlees geduwd wordt in plaats van langs de tand in de pocket geschoven, treedt er bloeding op die niet gerelateerd is aan de ontsteking van het tandvlees. Wat voor informatie geeft de bloedingsneiging ons?
De klassieke symptomen van ontsteking zijn Dolor (lokale pijn), Calor (locale warmte), Tumor (lokale zwelling), Rubor (lokale roodheid), functio laesa (functieverlies). Bij een parodontale ontsteking kunnen symptomen van roodheid en zwelling gebruikt worden, echter de afwezigheid ervan sluit een ontsteking niet uit. Of roodheid en zwelling zichtbaar zijn is namelijk sterk afhankelijk van de dikte van de marginale gingiva. Gecombineerd klinisch en histologisch onderzoek heeft laten zien dat de bloedingsneiging een betrouwbaarder symptoom is van een ontstoken pocket dan roodheid en zwelling. Als we functio laesa toepassen op ontstoken tandvlees dan is het vooral de tonus van het tandvlees dat minder wordt. Vrij vertaald: het bindweefsel elastiekje dat om de tand zit, ligt minder vast.
Uit onderzoek van Klaus Lang et al. waarbij over een periode van 4 jaar gekeken werd naar de frequentie van het optreden van bloeding gerelateerd aan aanhechtingsverlies, bleek dat als de pocket 4 keer van de 4 keer dat deze onderzocht is bloeding na sonderen vertoont, de kans op aanhechtingsverlies 30% is. Bloedt de pocket van de 4 keer onderzoek nooit, dan is die kans maar 1,5%. De informatie die we halen uit bloeding van het tandvlees is dus vooral dat als het niet bloedt, de kans erg klein is dat er in de toekomst aanhechtingsverlies optreedt. Mede op basis van deze onderzoeksgegevens wordt er wel geringschattend gedaan over bloedend tandvlees en in de praktijk heeft dit in vergelijking met pocketdiepte minder aandacht van de tandheelkundige professional. Uit longitudinaal onderzoek blijkt echter dat tanden en kiezen met een gezonde of licht ontstoken gingiva 8,4 keer minder risico hebben om verloren te gaan dan die met ernstige gingivitis.
Onder zijn studenten merkt Van der Weijden op dat mobiliteit van een tand vaak als iets ernstigs wordt gezien. Echter in geval van parodontale afbraak is door het verlies van steunweefsel de hefboomwerking bij occlusale krachten groter met als gevolg toegenomen mobiliteit. Dit hoeft geen probleem te zijn en zeker niet direct een aanleiding voor extractie. Als behandelaar moeten we ons vooral zorgen maken als de mobiliteit progressief is of als het element indrukbaar is.
T12: het inschatten van de prognose per element
Om een goede inschatting te maken zijn loodrecht ingeschoten gedetailleerde röntgenfoto’s onmisbaar. Interpretatie van wat zichtbaar is op deze foto’s geeft vooral informatie over de geschiedenis wat er gebeurd is met de patiënt en niet of er op dat moment sprake is van een ontsteking. Daarvoor zijn de klinische metingen onmisbaar. Een OPT is door overprojectie en vertekening niet geschikt om de mate van botverlies vast te stellen. Maak in geval van parodontale problemen bij voorkeur een röntgenanalyse met apicale foto’s en bite-wings. In reactie op een complete röntgenstatus wordt er tegenwoordig onterecht ‘ALARA’ geroepen. Pas nadat de behandelaar besloten heeft om de röntgenfoto te maken gaat het principe in om deze te maken met zo min mogelijk stralingsbelasting. Van der Weijden verwijst voor de geïnteresseerden naar het artikel dat hij samen met Erwin Berkhout schreef: De gerechtvaardigde röntgenfoto uit Dentista.
Om de mate van botverlies goed te kunnen bepalen moet de röntgenfoto loodrecht worden ingeschoten. In geval van parodontitis worden er daarom bij voorkeur verticale bite-wings gemaakt om dit goed te kunnen beoordelen. In de gezonde situatie ligt het botniveau approximaal gemiddeld 1 mm onder de glazuurcement grens. Als er sprake is van botverlies dan kan op basis van de röntgenfoto bepaald worden of dit gelijkmatig of angulair botverlies is. In dit laatste geval is er sprake van een infrabony defect. Ook kunnen furcatieproblemen zichtbaar zijn op röntgenfoto’s hoewel de betrouwbaarheid bij bovenmolaren door overprojectie een stuk minder is dan bij ondermolaren.
Samengevat
Samengevat kunnen we op basis van de verzamelde gegevens de volgende complicerende factoren vaststellen:
- Angulaire defecten; Pockets blijven vaak dieper en zijn lastiger te reinigen.
- Furcatietoegankelijkheid; de nachtmerrie van de parodontoloog omdat dit als een onvoorspelbaar tijdbommetje kan opspelen.
- Meer dan 1/3 botverlies (1/3 komt door de conische vorm van een gebitselement overeen met ongeveer 50% aanhechtingsverlies).
T12: Het stellen van de diagnose
Een diagnose geeft in het algemeen antwoord op de volgende vragen:
- Wat is er aan de hand? – Dat lukt bij parodontale problemen meestal nog wel om te beantwoorden
- Waar komt het vandaan? – Lastig in te schatten
- Waar gaat het naar toe? – Moeilijk in te schatten
In de parodontologie spreken we daarom van ‘classificatie’ in plaats van ‘diagnose’. Voor de volledigheid zou in de algemene bepaling van T12 het stellen van de diagnose gewijzigd moeten worden in: Het classificeren van de parodontale aandoening.
Waar men internationaal voorheen onderscheid maakte tussen agressieve en chronische parodontitis is dit met de recente nieuwe classificatie nu vereenvoudigd tot ‘parodontitis’. Wel wordt daarbij het stadium aangegeven van; weinig, gemiddeld, veel of heel veel (Stage I t/m IV). Mochten er daarbij ook gegevens uit het verleden beschikbaar zijn, dan kan er een inschatting gemaakt worden van de progressie: langzaam, gemiddeld of snel (Grade A,B,C).
Vrijwel alle medische aandoeningen zijn multifactorieel. De causale componenten die ziekte veroorzaken hoeven niet bij elke patiënt dezelfde te zijn. Er is in het causale mechanisme dat ten grondslag ligt aan het ontstaan van de aandoening altijd één factor aanwezig die nodig is om de ziekte te veroorzaken, ook wel necessary cause genoemd (Rothman, 1976). Het verwijderen van deze factor zorgt voor genezing. Het elimineren van andere factoren kan helpen om de ziekte onder controle te krijgen. Denk daarbij in het kader van parodontitis aan het stoppen met roken. Het is de uitdaging voor iedere behandelaar om een inschatting te maken welke causale componenten een rol spelen bij de patiënt die hij/zij behandelt (denk aan lifestyle factoren, genetische aspecten, de aanwezigheid van specifieke micro-organismen, (lokale) anatomische factoren, etc.). De manier waarop Rothman met dit model tegen de wereld aan kijkt helpt om parodontitis beter te begrijpen. Als plaque de ‘necessary cause’ is voor parodontale ontstekingen, dan is ook duidelijk waarom dit zo moeilijk te behandelen is, omdat vrijwel niemand zijn mond 100% plaque-vrij weet te houden. De meesten hebben daarom de ondersteuning van een mondhygiënist nodig om de parodontale conditie stabiel te houden
T12: Het opstellen van een pardontaal behandelingsplan en het bespreken met de patiënt
Om de patiënt mee te krijgen om het behandeltraject te ondergaan is een gestructureerd informatief gesprek nodig over de consequenties van therapie, zoals onder andere zelfzorg, gevolgen van de behandeling (denk aan recessie), financiële consequenties en de (levenslange) noodzaak voor nazorg. Van der Weijden gebruikt hiervoor al jaren een collage met duidelijke plaatjes die als geplastificeerde kaart via het secretariaat van de NVvP besteld kan worden, via e-mail secretariaat@nvvp.org. Ook maakt hij gebruik van een gebitsdiagram waar hij met verschillende kleurtjes op aangeeft wat er bij de patiënt aan de hand is. Dit geeft hij na afloop van het gesprek aan de patiënt mee naar huis. Zoals het spreekwoord zegt: Een beeld zegt meer dan duizend woorden.
De laatste jaren wordt er vanuit diverse organisaties op aangedrongen voor iedere patiënt duidelijk te hebben wat het zorgdoel is en wat het behandelplan en zorgplan zijn om dat doel te bereiken en te behouden. Dit wordt mooi beschreven in de KNMT-richtlijn voor het behandeljournaal: “Het zorgplan geeft voor de individuele patiënt een overzicht van de diagnostische en ondersteunende, preventieve en/of curatieve behandelingen die moeten leiden tot het behalen van het zorgdoel. Het geeft bij voorkeur de achtergronden van deze handelingen: de uitgangssituatie, risicoanalyse en prognose. Het zorgplan wordt opgesteld door de hoofdbehandelaar, die daarbij aanspreekpunt is voor het gehele behandeltraject. Het zorgplan omvat het behandelplan, de nazorgfase en vermeldt de taken en verantwoordelijkheden van de betrokken behandelaars. In het zorgplan worden ook de plichten van de patiënt genoemd.”
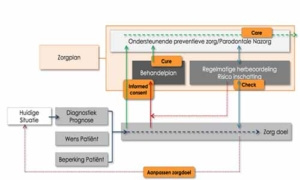
Aan de ACTA-student wordt onderwezen dat in samenspraak met de patiënt de wensen en de mogelijkheden worden afgestemd om te komen tot een gezamenlijk doel. Het hieronder bijgevoegde schema geeft het model weer dat in het onderwijs gehanteerd wordt. Belangrijk is dat gezamenlijk (informed consent) tot een behandeltraject wordt besloten om problemen te herstellen en daarna een traject wordt ingezet om problemen te voorkomen met als insteek: eerst genezen, dan verzorgen (cure en care).
Om dit makkelijker te begrijpen kan het als volgt voorgesteld worden. Er meldt zich bijvoorbeeld een patiënt met 10 caviteiten. Dit kunnen we restaureren en de patiënt zonder verdere actie na een jaar terug laten komen voor een periodiek mondonderzoek. Het risico is dan groot dat er opnieuw 10 caviteiten aanwezig zijn. Het behandelplan zou moeten zijn: herstel van de caviteiten, maar daaraan gekoppeld zou een zorgplan moeten zitten van bezoek aan preventieassistent of mondhygiënist om de zelfzorg te verbeteren en voedingsgewoontes aan te passen. Belangrijk in het onderstaande schema is ook dat er regelmatig een herbeoordeling plaatsvindt om te kijken of het zorgdoel nog haalbaar is of dat dit bijgesteld moet worden. Bijvoorbeeld zoals eerder genoemd, dat als er bij een patiënt ondanks alle behandelingen nog steeds pockets van 7 mm of dieper aanwezig zijn, de prognose van deze elementen niet past bij een zorgdoel waarin maximaal behoud wordt nagestreefd. Aanpassing van het zorgdoel in gezamenlijk overleg met de patiënt is dan de volgende stap.
Als tandheelkundig zorgprofessional is een risicoschatting en regelmatig evalueren essentieel om samen met de patiënt een prettige tandheelkundige toekomst tegemoet te gaan waarbij verwachtingen en mogelijkheden op elkaar zijn afgestemd.
Klik hier voor de vergrote afbeelding
Prof. dr. Fridus van der Weijden studeerde in 1984 in Utrecht als tandarts af. Zijn erkenning tot tandarts-parodontoloog NVvP volgde in 1990. In 1993 promoveerde hij op zijn proefschrift met de titel ‘The use of models and indices in plaque and gingivitis trials’. In 2006 ontving hij zijn erkenning als tandarts-implantoloog door de NVOI. Sinds 1989 verdeelt hij zijn tijd tussen zijn gespecialiseerde praktijk in Utrecht en de vakgroep Parodontologie van ACTA. Begin 2010 werd hij benoemd tot bijzonder hoogleraar ‘Preventie en Therapie van Parodontale Aandoeningen’ aan ACTA. In september 2016 werd dit door ACTA omgezet in een reguliere leerstoel met dezelfde leeropdracht.
Verslag voor dental INFO door Joanne de Roos, tandarts, van de lezing van prof. dr. Fridus van der Weijden tijdens het congres Paro van Bureau Kalker.
Bekijk ook het interview met prof. dr. Fridus van der Weijden
Wij interviewden prof. dr. Fridus van der Weijden kort na zijn lezing Van diagnose naar behandelplan. Hij spreekt over de stappen voor vervolgonderzoek bij parodontitis, over wanneer je kunt spreken van succes van een paro-behandeling en de nieuwe richtlijn parodontologie. Ook geeft hij zijn advies voor de taakverdeling tussen tandarts en mondhygiënist voor parodontologie en preventie en de rol van de preventie-assistent hierin.