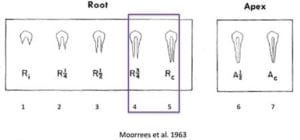
Een jonge patiënt komt in de praktijk met ontbrekende elementen, vaak door trauma. Voordat de beslissing gemaakt wordt om te autotransplanteren zijn er veel dingen van belang. Een belangrijke vraag hierbij is: welke leeftijd heeft de patiënt? Verslag van de lezing van parodontoloog Dick Barendregt en restauratief tandarts Naomi Doelen.
Naomi Doelen is NVVRT-geregistreerd restauratief tandarts en werkt samen met Dr. Dick Barendregcht, parodontoloog NVvP, bij ProcColin in Rotterdam. Lees hier het eerste verslag van hun lezing. Binnenkort volgt deel 2.
Binnen Proclin zijn er inmiddels al meer dan 4000 elementen geautotransplanteerd. Maar voordat de beslissing gemaakt wordt om te autotransplanteren zijn er veel dingen van belang. Een belangrijke vraag hierbij is: welke leeftijd heeft de patiënt? Dit is bepalend voor een groot gedeelte van de keuzes die je gaat maken. Bij een jonge patiënt is de groei één van de belangrijkste zaken om rekening mee te houden. De vraag over de leeftijd hangt dan ook samen met de vraag: hoe ver is iemand in de groei? Loopt deze groei in lijn met de ‘normale groei’. En past deze ontwikkeling bij de normale groei?
Groei midden gezicht
Arne Bjørn heeft onderzoek gedaan naar de groei van het gelaat. Dat deed hij door implantaten te plaatsen en deze in de tijd te volgen. Hierdoor weten we dat de maxilla bij normale groei naar voren, naar beneden en in de breedte groeit. We weten ook dat de maxilla een afgevlakt groeipatroon heeft. Vanaf een bepaalde leeftijd kunnen we de maxilla niet (of nauwelijks meer) verbreden of naar voren verplaatsen, zonder gebruikt te maken van chirurgie.
De groei van de maxilla wordt door meerdere dingen beïnvloed:
- Epigenetica (& erfelijke predispositie)
- Tongpositie/spiertonus
- Neusademhaling
Voorbeelden van epigenetica zijn onze voeding, (on-)gezonde buitenluncht, de mate van stress waar we aan blootgesteld worden en hoe we ademhalen.
De tong is een drijvende kracht achter de verbreding van de maxilla en het behouden van een brede bovenkaak. Hierbij moet de tong zich wel op de juiste plek bevinden: is er sprake van een lage tongpositie dan zorgt dit juist voor een smalle bovenkaak. Wanneer er sprake is van mondademhaling, is er vaak tegelijkertijd sprake van een lange tongpositie. Het risico op dentale trauma’s is bij een smalle bovenkaak vaak groter: de tanden staan vaker in een klasse II positie met de centrale incisieven in protrusie.
Op vijfjarige leeftijd is de maxilla al voor meer dan 70% ontwikkeld. Juist daarom is vroege signalering van bijvoorbeeld openmondgedrag of mondademhaling van belang. Vroeger werd nog wel eens genoemd dat kinderen vanzelf over vergrootte amandelen heen zouden groeien. Uit recenter onderzoek blijkt dat pas vanaf een jaar of tien deze vergrootte amandelen weer in omvang afnemen. Dan is een groot deel van de groei van de maxilla al achter de rug. Wil je een maxilla verbreden dan is de ideale leeftijd lager dan de leeftijd waarop wij de meeste kinderen insturen naar de orthodontist.
De mandibula heeft een ander groeipatroon dan de maxilla. Dit is ook de reden dat we rond 10/11-jarige leeftijd middels activatoren proberen de maximale groei van de mandibula te bereiken.
Gewenste uitkomsten orthodontische behandeling
Vanuit restauratief oogpunt zijn er een aantal gewenste uitkomsten aan het einde van een orthodontische behandeling:
- Neutro occlusie van zowel de molaren als de cuspidaten
- De middenlijn van het gezicht gelijk aan de middenlijn tussen de centrale insicieven in de bovenkaak
- Maximaal drie millimeter afwijking van bovenstaande middenlijnen
- Interincisale angle van ongeveer 135 graden: de hoek tussen de boven en onder incisieven
- Verticale en sagittale overbeet van ongeveer twee millimeter
- Intermolar width van minimaal 38-40 millimeter: de breedte van de bovenkaak. Dit wordt gemeten vanaf de zessen in de bovenkaak vanaf het smalste punt
- Voorkeur voor gelijk volume (aantal elementen) aan beide zijdes en in beide bogen
- Symmetrie en harmonie
- Voorkeur voor hoektandgeleiding: dit blijft altijd een discutabel punt
- Bij maximale occlusie geen zware contacten in het front: dit kun je meten met shimstock-folie. Deze moet vrij zijn van contact
- Ideale interdigitatie
Voor een goede samenwerking is het vooral van belang dat je de persoon met wie je samenwerkt goed kent en regelmatig contact met elkaar hebt. Gooi niet een verwijzing over de schutting met: ‘graag orthodontisch behandeling’ en verwacht dat het automatisch goed gaat.
Eén missend frontelement
Eén cuspidaat ontbreekt
Meestal ontbreekt deze door trauma of door impactie, maar er is ook een kleine kans op agenesie van de cuspidaat. Ter vervanging hebben we de volgende opties:
- Een implantaat
- Een premolaar ombouwen tot cuspidaat (ook wel modified canine substitution genoemd)
- Een brug: niet de meest voor de hand liggende optie
Eén laterale incisief ontbreekt
Laterale incisieven zijn vaker afwezig door agenesie of zijn afwijkend van vorm. Is er aan de ene kan een peglateral (kegeltand) aanwezig dan is de antagonist vaker agenetisch. Ter vervanging hebben we de volgende opties:
- Een etsbrug
- Een implantaat
- Extractie van de contra-laterale zijde en canine substitution: het ombouwen van de cuspidaten naar laterale incisieven
- Als er sprake is van een TSD het autotransplanteren van een onderincisief
Eén centrale incisief ontbreekt
Ter vervanging hebben we de volgende opties:
- Autotransplantatie van een premolaar
- Een palatinaal implantaat
- Een etsbrug
- Een implantaat
- Een conventionele brug: geen voor de hand liggende oplossing
Meerdere frontelementen ontbreken
Wanneer er meerdere frontelementen ontbreken en zeker twee naast elkaar is het bij kinderen enorm lastig. Zonder tanden zal er geen voorwaartse groei optreden. Welke opties zijn er dan:
- Autotransplanteren gecombineerd met eventueel adhesieve bruggen
- Afhankelijk van de leeftijd van de patiënt en eventuele indicatie voor orthodontische behandeling: implanteren op de plek van het autotransplantaat of het diasteem orthodontisch sluiten
Bij het ontbreken van twee laterale incisieven gaat de voorkeur niet per se uit naar autotransplantatie. Ook etsbruggen zijn in zo’n geval goede opties.
Afmetingen frontelementen
Bij het vervangen van een voortand willen we minimaal invasief werken. We willen geen of zo min mogelijke slijpen aan de elementen. Daarnaast willen we de orthodontist sturing geven. Als we de juiste mesio-distale afmetingen geven dan wordt het werk van de orthodontist veel makkelijker. Daarnaast willen we zo goed mogelijk aangeven hoe de zenith eruit komt te zien na volledige eruptie.
Hoe lang en hoe breed moet zo’n element worden?
Tussen frontelementen zitten enorm veel individuele verschillen. Er zijn onderzoeken gedaan naar de gemiddelde lengte en breedte van frontelementen en de verhouding hiertussen. Je zou hierbij deze gemiddelde waardes of gouden standaard kunnen gebruiken.
Een andere oplossing is om te werken met de interaler width: dit is de breedte van de neusvleugels. Hierbij zijn er verschillende waardes. Wanneer de interaler width groter wordt, neemt ook de breedte van de centrale incisieven toe. Hierbij zijn uiteraard raciale verschillen aanwezig, waarmee rekening gehouden dient te worden.
Bij een interaler width van 40 millimeter geldt dat de centrale incisief negen millimeter breed zal zijn, de laterale zeven en de cuspidaat acht millimeter.
Weer een andere optie voor het berekenen van de lengte en breedte van de incisieven is de Bolton-analyse. Hierbij wordt gebruik gemaakt van een ratio tussen de breedte van de incisieven van de onder- en de bovenkaak. De breedte van de incisieven wordt opgemeten zowel in de onder als in de bovenkaak. Daarbij wordt gebruikt dat de totale breedte van de incisieven de onderkaak 77,2% (Boltons getal) moet zijn van de breedte van de incisieven in de bovenkaak.
Zo kun je uitreken welke breedte de elementen in totaal moeten hebben en hoe veel ze uitgebouwd moeten worden om onder en boven passend te krijgen.
Het allerbelangrijkste is om het gesprek met de orthodontist aan te gaan over hoe breed de elementen moeten worden.
Parodontaal ligament
Het parodontaal ligament is de belangrijkste drijvende kracht achter de autotransplantatie. Hierdoor kunnen we tanden verplaatsen, en hierdoor worden onze kaken ontwikkeld.
Patiënten die oligodont zijn, hebben op meerdere plekken geen elementen. Daar is geen parodontaal ligament en daardoor ook geen processus. Door tanden op de plekken aan te brengen, kun je weer een processus ontwikkelen.
Implantaten staan verankerd op één plek terwijl ons lichaam ons hele leven verandert
Vroeger dachten we dat implantaten de perfecte oplossing waren voor missende elementen. Tegenwoordig weten we dat het een mooi hulpmiddel is, maar niet de ideale oplossing. Want implantaten staan verankerd op één plek. Terwijl ons lichaam ons hele leven nog adapteert en verandert. Als we kijken naar de adaptatie van de bovenkaak dan zie we dat deze zich nog naar coronaal verplaatst en dat er dorsaal afbraak plaatst vindt.
Zelfs wanneer een implantaat geplaatst wordt bij een patiënt die ‘uitgegroeid is’ zal door adaptatie dit implantaat na enkele jaren in een infrapositie en relatief gezien naar buccaal staan. Vertel dit aan patiënten wanneer je een implantaat gaat plaatsen. Ook bij patiënten van een jaar of veertig, waarbij de grootste groei geweest is, zal na verloop van tijd een infrapositie ontstaan. En daarom wordt bij kinderen absoluut niet geïmplanteerd.
Lees binnenkort op dentalinfo.nl deel 2 van dit verslag over autotransplantatie
Dr. Dick Barendregt studeerde in 1988 af als tandarts aan de Rijksuniversiteit van Groningen. In 1991 startte hij met zijn Post Academische opleiding in de parodontologie aan het ACTA. In 1996 richtte hij de Kliniek voor Parodontologie Rotterdam op. Daar houdt hij zich naast de parodontologie bezig met de implantologie als Implantoloog (NVOI). De laatste 20 jaar is in dat kader de nadruk komen te liggen op patiënten behandeling in een interdisciplinair teamverband (Proclin Rotterdam) met collega tandartsen zoals orthodontisten, endodontologen, restauratieve tandartsen, kaakchirurgen en tandtechnici. Op 4 november 2009 promoveerde hij op zijn proefschrift “Probing around teeth” aan de Universiteit van Amsterdam. Vanaf 1 Juli 2019 is hij verbonden aan de afdeling parodontologie aan de Adams School of Dentistry in Chapel Hill (UNC) als Adjunct Professor. Daarnaast is hij betrokken bij verschillende postacademische cursussen en doceert binnen de Post Graduate opleiding voor Parodontologie.
Noami Doelen studeerde in 2012 aan het Academisch Centrum Tandheelkunde Amsterdam af als tandarts. Zij richtte zich daarna op prosthodontische verdiepingen, zowel op gebied van composiet (Geneve – dr. Didier Dietschi), chirurgie (Munchen – dr. Hurzeler/Zuhr), autotransplantatie team Utrecht (PRO Rotterdam) en functionele tandheelkunde (Verenigde Staten – dr. John Kois).
Door: Paulien Buijs, tandarts, verslag van de lezing van dr. Dick Barendregt en Naomi Doelen tijdens het NVVRT Restauratiefje.





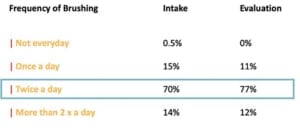



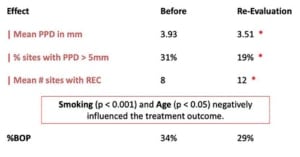

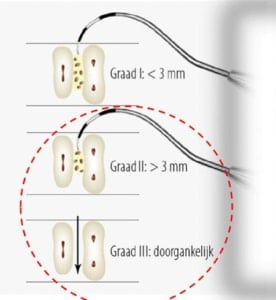 Gebistelementen met furcatie problemen hebben over het algemeen een slechtere prognose. Daarom werd in de praktijk ook het lange termijn resultaat van elementen met furcatiegraad II en III onderzocht. De resultaten laten zien dat na gemiddeld 13-jaar 67% van de elementen behouden konden blijven. Onder de molaren met furcatie II bleef 31,3% stabiel en 32,8% toonde zelf verbetering. Onder de molaren met furcatie III vertoonde slecht 18,9% stabiliteit en maar 8,9% verbeterde. Furcatie III bleek ook geassocieerd met een hoge kans op gebitsverlies. Als kantekening is het belamgrijk om te realiseren dat furcatie niet uitsluitend een parodontale oorzaak kan hebben. Ook endodontische oorzaken, zoals aanwezige laterale kanalen kunnen zorgen voor botafbraak in het furcatiegebied. Dit werd niet apart geëvalueerd.
Gebistelementen met furcatie problemen hebben over het algemeen een slechtere prognose. Daarom werd in de praktijk ook het lange termijn resultaat van elementen met furcatiegraad II en III onderzocht. De resultaten laten zien dat na gemiddeld 13-jaar 67% van de elementen behouden konden blijven. Onder de molaren met furcatie II bleef 31,3% stabiel en 32,8% toonde zelf verbetering. Onder de molaren met furcatie III vertoonde slecht 18,9% stabiliteit en maar 8,9% verbeterde. Furcatie III bleek ook geassocieerd met een hoge kans op gebitsverlies. Als kantekening is het belamgrijk om te realiseren dat furcatie niet uitsluitend een parodontale oorzaak kan hebben. Ook endodontische oorzaken, zoals aanwezige laterale kanalen kunnen zorgen voor botafbraak in het furcatiegebied. Dit werd niet apart geëvalueerd.