Fysieke klachten voorkomen met een goede tandheelkundige unit
Fysieke klachten als het gevolg van het werk komen veelvuldig voor bij mondzorgprofessionals. De fysieke belasting van zowel tandartsen, assistenten als mondhygiënisten blijkt wereldwijd erg hoog te zijn. Jacqueline Bos-Huizer, bedrijfsoefentherapeut en ergonomisch adviseur, vertelt wat de invloed van de tandheelkundige unit op de fysieke belasting is.
Fysieke klachten
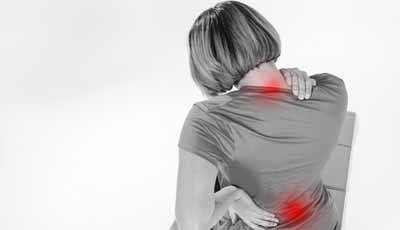
Klachten aan het bewegingsapparaat komen helaas heel veel voor bij mondzorgprofessionals. Wereldwijd rapporteren studies hoge percentages van 64% oplopend tot wel 96%. Ondanks verschillen in culturen en werkpatronen, zijn de percentages klachten overal hoog. Dit is zowel bij tandartsen het geval als bij tandartsassistenten en mondhygiënisten. De mondhygiënisten spannen de kroon met de hoogste percentages. Recente studies focussen steeds meer op studenten tandheelkunde en mondzorgkunde. Zij laten hoge percentages klachten aan het bewegingsapparaat zien.
Klachten die gerapporteerd worden, zijn onder andere nek- en schouderklachten, hoofdpijn, rugklachten en klachten aan armen, polsen en handen, maar ook klachten aan heupen, knieën en enkels.
Risicofactoren
De risicofactoren voor het ontstaan van klachten zijn divers. Voorop staan de statische en ongunstige werkhoudingen, het maken van repeterende bewegingen en krachten en een ongunstige positionering van zowel de patiënt als de mondzorgprofessional. Ook het alleen werken is een risicofactor. Verder spelen diverse niet-werkgerelateerde factoren een rol als fysieke conditie, leeftijd, geslacht, lengte, gewicht en algehele gezondheid.
Ongunstig statische houdingen worden in het algemeen beschouwd als de belangrijkste risicofactor. Wat veel voorkomt is nekbuiging, nekrotatie of de combinatie daarvan. Dit laatste is een risicofactor voor het krijgen van nekhernia. Deze houdingen worden aangenomen om goed zicht in de mond te verkrijgen. Daarnaast komen veel hoge armstanden voor bij spiegelgebruik of om het werk in de mond te bereiken.
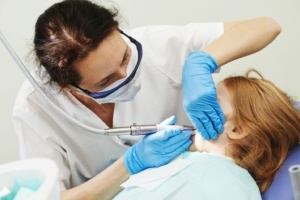
Belastende werkhouding
Werkplek
Ongunstige houdingen kunnen allereerst voorkomen worden door een goed ingerichte werkplek. Door de werkplek aan de gebruiker aan te passen in plaats van andersom ontstaat er de mogelijkheid om vanuit neutrale werkhoudingen het werk uit te kunnen voeren. Een ergonomische werkplek betekent echter niet automatisch dat er ook ergonomisch gewerkt wordt. Het is daarnaast noodzakelijk om te léren ergonomisch te werken.
Zelfs op een werkplek die niet ergonomisch is ingericht, kan indien deze zo optimaal mogelijk is ingesteld, toch ergonomisch gewerkt worden. Uiteraard is dit wel de omgekeerde wereld, er wordt dan veel energie verspild om de ongemakken van de werkplek te omzeilen.
Tandheelkundige unit
De tandheelkundige unit heeft grote invloed op de lichaamshouding en daarmee de fysieke belasting. Er zijn veel verschillende units op de markt. Helaas bestaat dé optimale ergonomische unit nog niet. Inmiddels zijn er diverse units op de markt die ontworpen zijn conform een groot aantal ergonomische richtlijnen, waarop ergonomisch werken wel mogelijk is.
Bij de aanschaf van de unit zijn er heel veel zaken waarop gelet moet worden. Een basis aan ergonomische eisen is beschreven in het document ‘Ergonomic requirements for dental equipment’ door Hokwerda et al in 2006.
Lichaamslengte
De lichaamslengte van de tandarts speelt ook een rol bij de aanschaf van een unit.
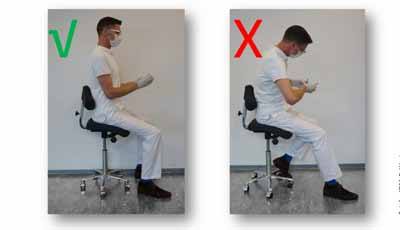
Voor een kleine tandarts is allereerst van belang, dat de patiëntenstoel zo dun mogelijk is, zodat de benen onder de stoel passen en de mondzorgprofessional (en assistent) dichtbij het werk kan zitten. Deze eis staat bovenaan het pakket van eisen van een kleinere tandarts. Een dikke patiëntenstoel betekent onvoldoende beenruimte, waardoor de benen vastlopen onder de stoel. Daardoor ontstaat een te grote horizontale afstand tot het werkveld. Dit veroorzaakt een voorovergebogen houding, die niet op te lossen is door aandacht te hebben voor een gezonde werkhouding.
Voor een lange tandarts is dit minder snel een knelpunt. Er is immers veel meer ruimte beschikbaar tussen de handen en de bovenbenen waardoor de dikte van de stoel en de hoofdsteun minder snel een belemmering vormen om de benen onder de stoel te plaatsen. Bij een lange tandarts speelt de hoogte-instelling echter een belangrijke rol. Als de stoel onvoldoende hoog ingesteld kan worden, moet de lange tandarts altijd te veel naar voren buigen voor goed zicht in de mond.

Onvoldoende beenruimte onder de patiëntenstoel veroorzaakt belastende werkhouding
Foto’s: Jacqueline Bos-Huizer, BBO-ergo®
Ergonomisch advies
De aanschaf van dentale apparatuur is maatwerk, het is raadzaam bij de inrichting van een nieuwe praktijk of bij aanpassing van een bestaande situatie ergonomisch advies in te winnen, zodat op de werkplek(ken) ergonomisch gewerkt kan worden door alle gebruikers.
Ook voor het leren werken vanuit neutrale lichaamshoudingen kun je het beste gebruik maken van een expert die gespecialiseerd is in de werkplek en het werk van de mondzorgprofessional. Door nieuwe vaardigheden te implementeren in het werk, zal stap voor stap de fysieke belasting verminderen. En dat is voelbaar, aan het eind van de werkdag, en aan het eind van de werkweek. Kun je eenmaal werken vanuit neutrale lichaamshoudingen, dan wil je nooit meer terug naar je oude werkwijze.
Door: Jacqueline Bos-Huizer, bedrijfsoefentherapeut en ergonomisch adviseur, richtte in 2005 BBO-ergo op. BBO-ergo verzorgt ergonomisch onderzoek, participeert in wetenschappelijk onderzoek, verzorgt ergonomische training op de werkplek en begeleidt bij het inrichten of aanpassen van werkplekken voor tandartsen, medisch specialisten en dierenartsen. Jacqueline spreekt (inter)nationaal over tandheelkundige ergonomie en de specifieke aspecten voor de diverse specialisaties zoals endodontologie, orthodontie, parodontologie, implantologie, kindertandheelkunde, microchirurgie en mondhygiëne. Jacquelines missie is mensen een gezonde werkwijze aan te leren. Vanuit haar achtergrond als oefentherapeut is ze in staat om een comfortabele, gezonde en efficiënte manier van werken aan den lijve te laten ervaren.