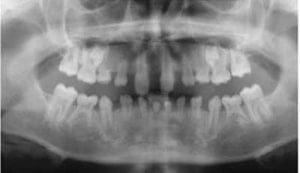
Uit onderzoek uitgevoerd door een psycholoog blijk dat zwarte vlekken emoties in ons losmaken. Ook binnen de tandheelkunde zorgen ze al langere tijd voor discussies: moet je iedere zwarte vlek behandelen of niet? Verslag van de lezing van Machteld Siers en Aukje Bouman, endodontologen, tijdens het NVvE-webinar HELP! Ik zie zwarte vlekken.
Er zijn hier grofweg twee meningen te onderscheiden: aan de ene kant personen die het redelijk zwart/wit bekijken en vinden dat zwarte vlekken een teken van pathologie zijn en dat je deze moet behandelen. Anderen bekijken het iets genuanceerder. Het is namelijk onduidelijk of we wel alles zien en wanneer we iets zien, is het per geval de vraag of behandeling wel of niet geïndiceerd is.
In deze lezing beantwoordden de endodontologen Machteld Siers en Aukje Bouwman de vraag wanneer het geïndiceerd is om in te grijpen bij peri-apicale pathologie.
Een aantal zaken die aan bod kwamen:
- Waarom in grijpen?
- Hoe vaak grijpen we in?
- Hoe diagnosticeren we?
- Wat doen we ermee?
- Wat is het beleid?
- Wel of niet behandelen?
- Wat is succes en wat is mislukkig?
Wat is een peri-apicale radioucentie?
Een peri-apicale radiolucentie duidt vaak op een ontsteking aan de wortelpunt veroorzaakt door een infectie van bacteriën in het wortelkanaal. Door de wortelkanalen schoon te maken, wordt de infectie verwijderd en hierdoor zal het lichaam de ontsteking genezen. Heel zwart wit gezegd, betekent genezing dan ook het verdwijnen van de zwarte vlek aan de apex.
Helaas zien we met enige regelmaat op de controle foto een jaar na de wortelkanaalbehandeling toch nog een zwarting, terwijl de patiënt klachten vrij is. Hoe gaan we daarmee om?
Stap één is het vergelijken van de huidige situatie met de oude röntgenfoto. Hierbij kan het zinvol zijn om een collega mee te laten beoordelen. Bij doorvragen blijkt vaak dat de kies toch af en toe gevoelig is. Deze klachten komen en gaan vaak en zijn mild van aard. Bij klinisch onderzoek vind je soms toch pockets of zwelling rondom het element. Maar het kan ook zo zijn dat de zwarting op de foto het enige teken is van een (rest)ontsteking.
Succes van de endodontische behandeling
Wanneer we in de literatuur zoeken naar het succes van de endodontische behandeling dan blijken er verschillende criteria gehanteerd te worden om succes te definiëren. De succespercentages variëren van 31-96% en wanneer minder stricte criteria aangehouden worden zelfs tussen 60-100%. Hoe communiceren we dat naar de patiënt? Hoe groot is nu daadwerkelijk de kans dat de behandeling slaagt? Lastige vragen waar geen eenduidig antwoord op te geven is.
Blijvende post-operatieve peri-apicale pathologie
Wanneer we een studie bekijken waarbij een dwarsdoorsnede van de populatie genomen is, blijkt dat, beoordeeld op OPT’s, bij 40-50% van de endodontisch behandelde elementen sprake was van blijvende post-operatieve peri-apicale ontsteking. Deze peri-apicale pathologie duidt eigenlijk altijd op een peri-apicale ontsteking. Waarbij de oorzaak gezocht moet worden in achtergebleven micro-organismen in ramificaties, isthmussen, biofilm in de dentine tubuli of in doorgeperst debris. Als zo’n zwarting er is, blijkt het in bijna alle gevallen histologisch gezien een ontsteking. Er komt weinig tot nooit bindweefsel voor, zoals te verwachten zou zijn bij een apicaal litteken.
Een kanttekening hierbij is dat OPT’s niet de beste manier zijn om peri-apicale radiolucenties te beoordelen.
Het gevonden percentage van blijvende post-operatieve peri-apicale pathologie ligt in het veld veel hoger dan wat wordt gevonden in klinische studies. Mogelijk heeft dit ermee te maken dat in de algemene praktijk de uitvoering van de endodontische behandeling minder volgens de regeltjes uitgevoerd wordt dan bij klinische studies.
Een belangrijke vraag om te beantwoorden is natuurlijk hoe we de succespercentages in de algemene praktijk vergelijkbaar kunnen krijgen met die van klinische studies?
Hierbij is het van belang om de endodontische behandeling gestructureerd en volgens het juiste stappenplan uit te voeren, waarbij voldoende tijd moet zijn voor het desinfecteren van de kanalen.
De zorgvuldigheid en tijd die besteed wordt aan de wortelkanaalbehandeling zullen van invloed zijn op het resultaat
Geen zwarting te zien, toch een probleem
Tandartsen worden over het algemeen blij wanneer we geen zwarting zien. Maar dat we geen zwarting zien, betekent helaas niet dat er geen apicale problemen zijn. Om een zwarting te zien op een röntgenfoto is namelijk erg veel botverlies nodig: het corticale bot moet geperforeerd zijn voordat dit zichtbaar is. Bij lang niet ieder apicaal probleem is dit zo en de conclusie die we kunnen trekken is dat er veel meer laesies zijn dan we zien op onze foto’s. De conclusie: ‘ik zie geen lucentie dus er zijn geen problemen’ is dan ook niet terecht.
Maar hoe groot is nu het aantal fout negatieve bevindingen: hoe vaak zien we geen zwarting, maar is er toch een probleem?
Dit heeft deels te maken het type foto: op een OPT bijvoorbeeld kunnen we het front erg lastig beoordelen. Daarnaast is de kwaliteit van de gemaakt foto erg belangrijk. Aanbevelingen hierbij zijn: gebruik instelapparatuur voor de juiste inschietrichting en vervang de röntgenplaatjes regelmatig.
Extra moeilijkheden zijn het feit dat het een 2D-beeld van een 3D-werkelijkheid is en dat onze ogen hebben moeite met het goed beoordelen van de zwart-wit verhouding.
Een CBCT maken kan in enkele gevallen een optie zijn. Je moet echter steeds kritisch beoordelen wat de meerwaarde is van een CBCT: wordt het beleid wezenlijk anders wanneer je op een CBCT een lucentie waarneemt? Wanneer er toch een CBCT vervaardigd wordt, kun je je er in enkele gevallen over verbazen hoe groot de zwartingen rondom een element kunnen zijn, zonder dat ze op een 2D-foto zichtbaar zijn.
Hierbij is het belangrijk om te beseffen dat onze röntgen maar een klein onderdeel van onze diagnostiek zijn en dat ook het klinisch beeld erg belangrijk is.
Wat te doen wanneer je een peri-apicale radiolucentie waarneemt op de foto?
Dit hangt af van meerdere factoren:
-
De patiënt
Dit vinden patiënten vaak lastig, maar uiteindelijk beslist de patiënt wat er gaat gebeuren. De wens en de mogelijkheden van de patiënt spelen hierbij een rol. Onze taak is om objectief informatie te geven. Een lastige taak, omdat er vaak een voorkeur is voor een bepaalde behandeloptie.
-
De risico’s
Hoe groot is de kans op een opvlamming en hoe slecht is de huidige situatie voor de gezondheid? Maar ook de risico’s van de behandeling moeten besproken worden.
-
De technische uitvoerbaarheid
Een behandeling moet technisch uitvoerbaar zijn, maar het element moet de behandeling ook nog waard zijn.
Of er verbetermogelijkheden zijn is een van de doorslaggevende factoren om wel of niet te kiezen voor een herbehandeling. Waarbij iedere behandeling risico’s met zich meebrengt en hoe moeilijker de behandeling, hoe groter de risico’s. De patiënt maakt uiteindelijk de keuze en deze moet op de hoogte zijn van alle risico’s.
Klinische symptomen – zoals een fistel naast de röntgenologische bevinding – maken dat we een ontsteking als minder stabiel beoordelen. De ontsteking voelt actiever, omdat er ontstekingsproducten (pus) zichtbaar zijn, waardoor je sneller geneigd bent om te gaan behandelen.
Casuïstiek uit de praktijk
Casus 1
Bij een patiënt met een brug van 34 naar 36 wordt bij toeval een peri apicale lucentie ontdekt bij element 34. De brug is al langer dan 5 jaar aanwezig. De patiënt is gezond, ASA 1 en heeft geen pijn of hulpvraag. Bij klinisch onderzoek vinden we dat de brug goed vast zit, er is geen pijn bij percussie of palpatie. Er zijn pockets van +/- 5 mm aanwezig en de gingiva is gevoelig bij sonderen. Dit beeld was op meerdere plekken in de mond aanwezig.
De werkdiagnose is een niet-pijnlijke parodontis apicalis bij de 34 door een necrotisch geïnfecteerde kanaalinhoud.
Waarbij de keuze is: behandelen of accepteren? -> 92 % van de deelnemers kiest voor behandelen.
Er is hier sprake van een kanaal vol met bacteriën. Dit komt bij de wortelpunt in aanraking met het lichaam. De immuunsysteem is hier druk mee. De patiënt voelt niets omdat het een evenwicht is. Het risico van de behandeling is in dit geval dat er een gaatje gemaakt moet worden in de brug. Het is niet altijd duidelijk hoe het element onder de brug er aan toe is. Het kan zijn dat het element geroteerd staat. Dat maakt de behandeling mogelijk iets complexer.
Wat gebeurt er wanneer we ervoor kiezen om geen behandeling uit te voeren?
Hoe groot is de kans dat er problemen optreden?
Wanneer je deze vraag aan een kaakchirurg voorlegt, zal hij antwoorden dat dit erg gevaarlijk is. Dat zo’n proces vaak opvlamt en dat er een groot risico is op een loge abces. Hier is duidelijk sprake van bias, omdat de kaakchirurg enkel de patiënten ziet bij wie een ontsteking tot problemen geleid heeft.
Uit de literatuur blijkt dat het risico op opvlammen relatief klein is: zeker heftige opvlammingen gebeuren weinig. Er is echter weinig onderzoek gedaan naar wat er precies gebeurt en hoe zo’n opvlamming verloopt. Vlamt het wel op dan zorgt dit vaak voor twee tot drie dagen met veel pijn en daarna neemt het weer af.
Casus 2
Een patiënt van 40 jaar, bij wie element 46 meer dan 20 jaar geleden voorzien is van een kanaalbehandeling en een kroon. Het element heeft in die tijd geen klachten gegeven en de mond is al jaren stabiel. Klinisch zijn er geen ontstekingssymptomen, maar op de röntgenfoto is wel een zwarting aan de mesiale radix zichtbaar. Er is geen optimale endo aanwezig.
Diagnose: niet pijnlijke parodontitis apicalis.
Hierbij geeft 79% van de deelnemers aan de zwarting apicaal te accepteren. Hiermee zijn de sprekers het eens. Het liefst zouden we een oude foto hebben ter vergelijking en om te zien of er iets veranderd is.
Treedt na verloop van tijd een toename van de peri-apicale lucentie op als we niets doen?
Er zijn onderzoeken die zeggen dat een radiolucentie groter kan worden, maar er is weinig onderzoek naar gedaan. Meestal is er sprake van een status quo. Zolang de afsluiting goed is, moet de endo ook goed blijven. Vaak verandert er iets (denk aan coronale lekkage, secundaire caries of een barst) en wordt de zwarting daarna pas groter.
Wat zijn de risico’s van een zwarting? Kan het overslaan naar de buurelementen?
Er zijn hele zeldzame gevallen beschreven waarbij de parodontitis apicalis van het ene element ervoor gezorgd heeft dat de radix van een buurlement geresorbeerd werd. Dit komt maar heel zelden voor. Normaliter is het een lokale reactie op een infectie in een wortelkanaal en blijven de buurelementen ongemoeid.
In de literatuur zijn ook peri-apicale radiolucenties bij implantaten beschreven. Histologisch onderzoek toont aan dat hier sprake is van infectie en een ontstekingsreactie. De vraag is waar deze infectie door veroorzaakt wordt. Een mogelijk verklaring is een restinfectie van het geëxtraheerde element.
Casus 3
Een gezonde patiënt, waarbij een endodontische behandeling uitgevoerd is bij de 15. 1,5 jaar later is een implantaat geplaatst regio 14. Er zijn klachten ontstaan na plaatsen van implantaat 14. Klinisch geeft 15 geen klachten die kunnen wijzen op een ontsteking. Op de solo is nog wel een kleine zwarting zichtbaar apicaal.
Wat moeten we doen? Moeten we de 15 gaan herbehandelen om klachten aan implantaat 14 te behandelen? 70% zou accepteren dat deze zwarting er zit. De ham vraag hier is: is het beter voor het implantaat als de zwarting er niet ziet?
Dit is een lastige vraag om te beantwoorden, omdat we hier eigenlijk te weinig van weten. Wat we wel weten is dat bij een granuloom vaak aan de buitenzijde weinig bacteriën aanwezig zijn en veel goed doorbloed weefsel.
Immuunsysteem
Wat is het risico voor de algemene gezondheid van een apciale zwarting?
We weten dat het immuunsysteem de hele dag bezig is met een dergelijke ontsteking. Het is aangetoond dat er voor de endodontische behandeling verhoogde ontstekingswaarden aanwezig zijn en dat deze na de behandeling lager zijn.
Er is veel literatuur (vooral binnen de parodontologie) over eventuele associaties tussen ontstekingen in de mond en hart en vaatziektes. Hieruit wordt gevonden dat er bij patiënten met hartproblemen ook meer ontstekingen in de mond zichtbaar zijn. Dergelijke associaties zijn ook gevonden met diabetes, maar het is lastig om hard bewijs te vinden. Het geen causaal verband, maar een associatie.
Bij een gezonde mond en een gezonde patiënt verwachten we geen grote risico’s door aanwezigheid van apicale radiolucenties. Maar hoe is dat bij iemand met een zwakkere gezondheid? Is daar een groter risico op bacteriemie?
Observationeel is er geen bewijs dat dit soort ontstekingen een groot probleem vormen. Met dagelijkse bezigheden zoals tandenpoetsen of eten ontstaan ook bacteriëmieën. Dit is ook één van de redenen waarom we steeds terughoudender zijn met het voorschrijven van antibioticaprofylaxe.
Casus 4
Een patiënt van 58 heeft een bacteriëmie gehad na een tandheelkundige ingreep met ernstige infectie en dit heeft tot een beenamputatie geleid.
Nu is er bij element 36 een endo aanwezig. Deze is 20 jaar geleden uitgevoerd en het element geeft geen klachten. De tandarts wil graag een kroon maken op dit element. Klinisch zijn er geen ontstekingssymptomen. Op de foto is een matige endodontische behandeling zichtbaar met een kleine zwarting aan de mesiale en distale radix.
De diagnose is wederom een niet-pijnlijke parodontitis apicalis.
Hier kiest 70% van de deelnemers voor wel behandelen. Waarbij het doorslaggevende argument is dat de tandarts een kroon wilde maken en niet per se het risico op een nieuwe bacteriëmie. Dit risico was namelijk de hele tijd al aanwezig.
Antibiotica
Het voorschrijven van antibiotica bij endodontische problemen is zelden geïndiceerd. Het antibioticum bereikt de infectie in het wortelkanaal niet omdat hier geen doorbloeding is. Het haalt de oorzaak niet weg en doet niets aan de pijn. Het heeft daarentegen wel een grote impact op de rest van het lichaam. Er zijn niet tot nauwelijks indicaties voor het voorschijven van antibiotica bij endodontische problemen. Hierover is meer te vinden in de richtlijn van de NVvE.
Samenvattend
Welke mogelijkheden zijn er wanneer we een zwarting vinden?
- Accepteren
- Revisie endodontische behandeling
- Apicale chirurgie
- Extractie
Waarom lukt de behandeling niet?
Omdat er bacteriën achter blijven of opnieuw in het kanaal komen.
Bacteriën zitten op plekken waar we lastig of niet bij kunnen. Ze zitten in biofilms en zijn minder gevoelig voor ons desfincectans. Daarnaast zitten ze op lastig bereikbare plekken (tubuli, furcatie, debris).
Voor de afweging wel of niet herbehandelen is het belangrijk om in te schatten of de plek waar de bacteriën zitten te bereiken is. Lukt dat middels een endo? Of zitten bacteriën bijvoorbeeld meer apicaal. Apicale chirurgie blijft ook altijd nog een optie (ook na een herendo).
Wanneer je zelf de wortelkanaalbehandeling hebt uitgevoerd, is het makkelijker om te kiezen voor apicale chirurgie, omdat je weet dat je absoluut 100% je best hebt gedaan en er geen betere endo te verwachten is. Maar beoordeel je de endo van iemand anders dan kun je op de röntgenfoto beoordelen of de kanaalvulling homogeen is, of hij vrij is van kieren en spleten en of hij tot 0-2 mm van de apex loopt. Op de foto kun je niet zien of de kanalen ook daadwerkelijk gereinigd zijn.
Wanneer is een behandeling effectief of niet effectief?
Het criteria over wel of geen lucentie gaat niet helemaal meer op. Daarom zou je het op een andere manier kunnen indelen:
– Effectief = afwezigheid van symptomen en afname of verdwijnen van peri-apicale radiolucentie één jaar naar behandeling.
– Onzeker = geen symptomen, onveranderde peri-apicale radiolucentie één jaar na behandeling. Deze kun je monitoren/vervolgen.
– Niet effectief = aanwezigheid van symptomen of toenemen/ontstaan van peri-apicale radiolucenties
Casus 5
Bij een gezonde patiënt is de kroon vervangen ten gevolge van cariës onder de oude kroon. De endodontische behandeling werd gestart door de tandarts, maar deze kon de kanalen niet vinden. Daarom is de wortelkanaalbehandeling door de endodontoloog afgemaakt.
Een jaar later wordt op de controle foto een toename van de apicale problemen gezien.
Wat doe je? 70% kiest voor accepteren. Belangrijk hierbij is om de patiënt hierover goed in te lichten en een vervolgbeleid te bepalen. Bijvoorbeeld over jaar nogmaals controleren en indien stabiel accepteren.
Meer dan twee jaar na een behandeling is er geen verbetering meer te verwachten. Na twee jaar kun je beslissen of je het accepteert of mogelijk nog verder behandelt.
Endodontische behandeling versus implantaat
Als we besluiten om een peri-apicaal probleem niet te accepteren dan is extractie een hele voorspelbare oplossing. Maar is vervangen voor iets anders (bijvoorbeeld een implantaat) betrouwbaarder dan de endodontische (her)behandeling? Als we endodontische behandelingen en implantaten vergelijken dan blijkt dat wanneer we kijken naar survival de percentages dicht bij elkaar in de buurt komen.
Conclusie
- Er is meer peri-apicale pathologie dan je ziet.
- Het is onduidelijk wanneer peri-apicale pathologie een risico vormt (uit gezondheidsoogpunt). We weten wel dat een lichaam druk is met de ontstekingsreactie en dat dit veelvuldig voorkomt.
- Behandel altijd zoals je zelf behandeld zou willen worden.
- De patiënt maakt uiteindelijk de keuze op basis van onze volledige en duidelijke informatie.
Leg het goed vast in je dossier. Bepaal het beleid als er klachten ontstaan.
Gestelde vragen
Bij een zwarting aan de mesiale radix? Kies je ervoor om de hele behandeling over te doen of alleen MB1 en MB2?
Dit ligt aan de kwaliteit van de endo. Als tijdens de behandeling de rest van de endodontische behandeling er goed uitziet dan alleen MB1 en Mb2, indien het hele elementen geïnfecteerd blijkt dan toch de hele behandeling.
Wanneer er gekozen wordt voor een herbehandeling en er is een kroon aanwezig, laat je deze zitten of verwijder je deze?
Hierbij is de reden dat de endodontische behandeling uitgevoerd wordt belangrijk. Is er sprake van cariës onder de kroon? Dan is verwijderen geïndiceerd. Is er een goede coronale afsluiting? Dan kan de kroon blijven zitten. Er is dan wel een klein risico op het afbreken van een stukje porselein of dat de kroos loskomt. Deze hoeft daarna lang niet altijd vervangen te worden.
Machteld Siers deed tandartsexamen aan de Katholieke Universiteit Nijmegen. Haar werk als praktijkmedewerker in een algemene praktijk combineerde zij met een beroepsdifferentiatie tot tandarts-endodontoloog. In 1999 rondde ze met succes haar opleiding tot tandarts- endodontoloog af, waarna ze aan de slag ging als tandarts-docent aan de opleiding tandheelkunde van het RadboudUMC. Hier verzorgt zij zowel studentenonderwijs als postacademisch onderwijs. Daarnaast voert Machteld sinds 1999 een algemene praktijk en een verwijspraktijk voor endodontologie. Sinds 2007 werkt zij bij Samenwerkende Tandartsen in Zeist en voert zij daar een verwijspraktijk voor endodontologie.
Aukje Bouwman was in februari 2000 de eerste die in Nijmegen als tandarts afstudeerde in het nieuwe millennium. Zij werkte vervolgens als medewerker en waarnemer in verschillende algemene praktijken. Van 2002 tot 2005 volgde Aukje met succes de MSc. opleiding tot tandarts-endodontoloog aan het ACTA. Sindsdien is zij werkzaam bij het RadboudUMC en verzorgt zij studentenonderwijs en postacademisch onderwijs op het gebied van de endodontologie. Samen met collega-endodontologen runt Aukje een verwijspraktijk voor endodontologie in Nijmegen.
Verslag voor dental INFO, door tandarts Paulien Buijs, van de lezing van Machteld Siers en Aukje Bouman tijdens het NVvE-webinar HELP! Ik zie zwarte vlekken.