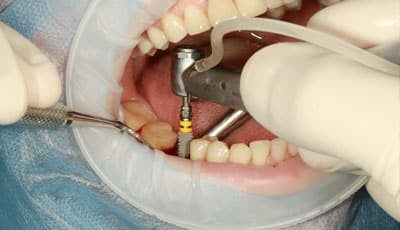
Fronttandvervanging door implantaat, risky business?
Implantaatkronen in het front. Wat is de indicatiestelling en waar moet je wellicht extra op letten in deze kritische, esthetische zone met betrekking tot implantologie? Want één ding is duidelijk, Implantologie in de esthetische zone is per definitie een complexe handeling. En kan alleen in een esthetisch fraaie uitkomst resulteren met interdisciplinair teamwork. Verslag van de lezing van Haakon Kuit tijdens het congres Front2023.
Als alles fout gaat
De lezing begint met een casus. Bij Wilma is het op het gebied van implantologie in het front alles fout gegaan terwijl dit niet had hoeven gebeuren. Ze had last van twee losse voortanden en meldde zich bij een nieuwe implantologiepraktijk voor een gratis consult, waarna al snel een afspraak voor behandeling van twee implantaten werd ingepland.
Bij Wilma werden na het extraheren van de centrale incisieven direct twee implantaten ter vervanging van de 11 en 21 geplaatst. Na twee weken krijgt Wilma klachten aan het gebied waar geïmplanteerd was en komt ze uiteindelijk bij Haakon Kuit terecht omdat ze met haar klachten niet terecht kon bij de implantoloog die de implantaten plaatste.
Na onderzoek blijkt dat Wilma een pakje sigaretten per dag rookt, antidepressiva slikt en de parodontale conditie van haar dentitie in zeer slechte staat is. Na intra-oraal onderzoek, x-foto’s en sonderen blijkt de enige optie over om de implantaten te verwijderen. De pus liep tot aan de apex en na verwijderen van de implantaten bleek de kunststof van de tijdelijke kronen tot over de windingen van het implantaat te lopen.
In deze casus wordt natuurlijk een extreme situatie besproken, maar duidelijk is wel dat Implantologie in de esthetisch zone per definitie om een goede indicatie vraagt. Fouten die bijvoorbeeld kunnen leiden tot een matige esthetische uitkomst zijn een verkeerde indicatie, het te ver naar buiten plaatsen van het implantaat, implanteren op te jonge leeftijd en een verkeerde inclinatie en van het implantaat.
PES score
Het esthetische eindresultaat wordt naast de implantaatkroon voor een groot deel bepaald door de roze weefsels, de peri-implantaire mucosa. Fürhauser en anderen stelden in 2005 de PES (Pink Esthetics Score) score op. Met 7 parameters kan daarmee op weliswaar een subjectieve manier de roze peri-implantaire mucosa worden gescoord en geëvalueerd. De parameters zijn:
- mesiale papil
- Distale papil
- Weefsel niveau(cervicaal)
- Weefsel kleur
- Weefsel textuur
- Weefsel contour
- Deficiëntie processies alveolaris
Per parameter kan 0 – 1 – 2 worden gescoord, waarbij 0 een lage score en 2 een hoge score is. Maximaal kan dus een PES 14 worden gescoord, waarbij een score boven de 11 door professionals als zeer hoog wordt beschouwd.
Bepalende aspecten eindresultaat
Als volgens bepaalde voorwaarden wordt behandeld, kunnen implantaten in de esthetische zone over het algemeen een hoog succespercentage laten zien en ook een voorspelbare behandeling zijn. Aspecten die in hoge mate bepalend zijn voor een voorspelbaar en consistent eindresultaat in de esthetische zone zijn:
- Ervaring en vaardigheden van de behandelaar en interdisciplinair werken
- Indicatiestelling
- Chirurgische strategie en uitvoering
- Management van complicaties
Ervaring en vaardigheden behandelaar & interdisciplinair werken
Bij reconstructie in de esthetische zone kan chirurgisch en restauratief ingrijpen nodig zijn, met of zonder implantaten. Haakon Kuit zelf plaatst heel selectief implantaten in de esthetische zone, alleen bij de juiste indicatiestelling en wanneer de alternatieven geen betere opties zijn. In zijn behandelingen wil hij ‘evidence én clinical én family based dentistry’ toepassen. Een mooi behandelstreven, waar ‘family based dentistry’ een hele belangrijke plek inneemt. Behandel elke patiënt alsof het je eigen familie is.
Het doel van de esthetische en restauratieve tandheelkunde is om de natuur zo dicht mogelijk te benaderen. De zogenaamde ‘Invisible dentistry’, een constructie/ restauratie vervaardigen waarbij met ons geoefend oog niet te zien is dat er tandheelkunde is gepleegd. Dat is alleen mogelijk door multi-/ interdisciplinair te werken. Afhankelijk van de casus werk je als tandarts samen met:
- Praktijk team
- Orthodontist
- Parodontoloog
- Implantoloog
- Endodontoloog
- Prosthodontist
- Ervaren tandtechnicus
Om kwalitatief hoogwaardig werk te kunnen leveren is een goede interdisciplinaire samenwerking onontbeerlijk. Daarnaast zal een dusdanige behandeling voor de patiënt een investering in geld en tijd zijn, maar uiteindelijk zullen deze investeringen leiden tot een beter eindresultaat.
“The bitterness of poor quality is remembered long after the sweetness of low price had faded from memory”
Aldo Gucci
Proces bij direct implanteren en restaureren
Het vervaardigen van een implantaatkroon begint vaak met een scan of afdruk in combinatie met gebitsfoto’s en foto’s van het gezicht. Aan de hand hiervan maakt de tandtechnicus eventueel een opwas van de nieuwe kroon. Voor direct restaureren kan door het tandtechnisch laboratorium een tijdelijke kroon in de vorm van een boorsjabloon worden gemaakt. Het boorsjabloon, een tijdelijke kroon met een geleide gat voor de plaatsing van het implantaat heeft twee vleugels voor stabiliteit aan de buurelementen tijdens het implanteren. Als het implantaat juist is geplaatst, wordt een (tijdelijk) abutment geplaatst waarop de tijdelijke kroon wordt bevestigd met composiet. Zo kan het emergence profile aangepast worden aan de optimale zachte weefselarchitectuur. Uiteindelijk kunnen de vleugels die voor stabiliteit zorgden worden verwijderd en is de tijdelijke kroon gereed om handvast te schroeven op het implantaat. Om tot een fraai emergence profile te komen is de vormgeving van de (tijdelijke) kroon onder de peri-implantaire mucosa, de zogenaamd ‘kritische zone’, belangrijk. Deze zone is op te delen in verschillende zones, E, B, en C zone. Waarbij de C staat voor Crestal zone, B voor Bounded zone en E voor Esthetic zone. Het is belangrijk om in de C zone de vormgeving van de kroon recht te houden, in de B zone concaaf (afhankelijk van de dikte van de weefsels) en in de E zone convex om zo de marginale gingiva te ondersteunen.
Indicatiestelling
Om een inschatting te maken van de mogelijke risico’s met betrekking tot implanteren in de esthetische zone, gebruikt Haakon Kuit de volgende vragenlijst, waarbij een aantal factoren worden beoordeeld die van invloed kunnen zijn op de uitkomst van het implanteren in de esthetische zone.
- Wat is de leeftijd van de patiënt?
- Zijn er alternatieven?
- Is de patiënt geschikt voor een implantaat?
- Hoe is de lachlijn?
- Wat is het verwachtingspatroon?
- Hoe is de 3-d alveolaire situatie?
- Gaat het om 1 of meerdere elementen?
- Is de tand/ radix nog aanwezig?
- Welk type gingiva?
- Zijn er harde of zachte weefsel defecten?
Leeftijd?
Het is belangrijk om rekening te houden met de leeftijd. Groei, migratie en tanderuptie is evident tot de leeftijd van 35 jaar maar kan in sommige gevallen nog veel langer doorgaan. Een implantaatkroon die voor die tijd is geplaatst kan eventueel voor esthetische problemen zorgen. Daarbij is geen verschil tussen mannen en vrouwen. Het te vroeg plaatsen van implantaten kan leiden tot een behoorlijke infrapositie bij zowel jonge- als oudere volwassenen. Patiënten moeten daarom duidelijk geïnformeerd worden over de kans dat er verschillen kunnen ontstaan. Waar mogelijk is het van belang implanteren zolang mogelijk uit te stellen. Bij ontstaan van een infra-positie kan het nodig zijn om een nieuwe implantaatkroon te vervaardigen, eventueel in combinatie met gingivectomie bij de buurelementen.
Zijn er alternatieven?
Helemaal op jongere leeftijd is het daarom belangrijk om alternatieve behandelingen te overwegen. Autotransplantatie kan dan een mooie optie zijn. Een tweede premolaar wordt vaak voor centrale incisief vervanging gebruikt. Een groot voordeel van autotransplantatie is dat het getransplanteerde element meegroeit met de rest. Een ander mooi alternatief is een porseleinen etsbrug. Vooral met de huidige mogelijkheden qua hechting kan dit een optie zijn voor de langere termijn. Deze optie is niet alleen weggelegd voor de vervanging van laterale incisief, maar kan ook gebruikt worden ter vervanging van de centrale incisief, waarbij een vleugel geplaatst wordt aan de palatinale zijde van de andere centrale incisief. Een andere alternatief voor implanteren kan behoud van de radix zijn. Wanneer een element waarvan de kroon is afgebroken wellicht toch nog behouden kan worden door de radix te voorzien van een goede endodontische behandeling. Door de radix orthodontisch te extruderen kan opbouwen en restaureren toch weer mogelijk worden gemaakt. En als laatste optie is daar natuurlijk ook nog de brugconstructie.
Is de patiënt geschikt voor een implantaat?
Hierbij kan naast chronische ziektes, medicatie, roken en immuun status van de patiënt vooral gedacht worden aan parodontale problematiek en functionele problematiek. Waarbij de kans op peri-implantitis verhoogd is bij parodontale problemen. En bij bruxisme bestaat er een verhoogd risico op breuk van het implantaat en de kroon.
Hoe is de lachlijn?
Bij een hoge lachlijn is er sprake van een hoog esthetisch risico. Eventuele afwijkingen als gevolg van implanteren zijn dan goed zichtbaar. Bij een lage lachlijn is het risico laag, bijvoorbeeld een infrapositie hoeft dan niet eens waarneembaar te zijn.
Verwachtingspatroon?
Wanneer de afwijking al langere tijd bestaat, en er tot dan toe sprake is van een minder mooie uitgangssituatie, zal de verwachting van de patiënt wellicht niet heel hoog zijn en is de patiënt al snel tevreden. Over het algemeen is de tevredenheid van de patiënt hoger dan die van de behandelaar. Maar soms stellen patiënten juist hele hoge eisen aan het eindresultaat. Het is goed de verwachting vooraf in te schatten en van belang de verwachting eventueel bij te stellen en de patiënt goed te informeren over het eindresultaat en de mogelijke risico’s.
Wat is de 3D alveolaire situatie?
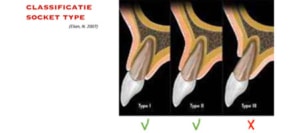
Het maken van een CBCT voorafgaand aan implanteren in het front lijkt onontbeerlijk. Hoe ziet de botbehuizing eruit. De CBCT kan in het front goed gebruikt worden voor digitale planning en computer geleide chirurgie en prothetiek, waarbij de prothetiek de positie van het implantaat bepaalt. Om een goed beeld te krijgen van de mogelijke risico’s zijn enkele classificaties ontwikkelt, waarin de harde en zachte weefsels beoordeeld worden. Zo hebben Elian et al een socket type classificatie ontwikkeld.
Socket classificatie Elian et al
Type 1 – Labiaal bot en overliggende zachte weefsels zijn intact
Type 2 – Gingiva is aanwezig, maar er is een bot dehiscentie waarbij het buccale bot geheel of deels afwezig is
Type 3 – Er is sprake van een buccale recessie als gevolg van verlies van de buccale bot plaat.
Bij type 1 en 2 is direct implanteren nog mogelijk, maar in het geval van type 3 is direct implanteren geen optie en in ieder geval sprake van een hoog risico.
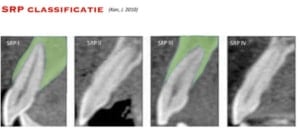
SRP classificatie
Naast de socket classificatie van Elian et al kan ook de SRP classificatie (Kan et al, 2010) worden gebruikt om tot een goede implantaatplanning te komen. SRP staat voor Sagittal Root Position. Met een CBCT worden de radix en de omliggende alveolaire behuizing vastgelegd. Er is een verdeling gemaakt in 4 categorieën. SRP I, II, III en IV (afbeelding SRP classificatie), waarbij SRP I en III gunstig zijn voor directe implantatie.
Gaat het om 1 of meer elementen
De volgende factor die een rol kan spelen in de esthetische uitkomt is of het gaat om 1 of meerdere elementen. De klinische classificatie van tandverlies in de anteriore zone kan daarbij helpen.
- Type 1 – één element wordt vervangen, buccaal en approximaal bot intact
- Type 2 – één element word vervangen, approximaal bot intact maar horizontaal bestaat een defect
- Type 3 – één element wordt vervangen, approximaal bot niet intact
- Type 4 – meerdere elementen ontbreken
Bij type 1 en 2 is het risico laag en de behandeling voorspelbaar, maar bij type 3 wordt het risico al hoger. Het approximale bot van de buurelementen is dan niet meer intact en kan geen ondersteuning bieden aan de peri-implantaire mucosa en de papil. Bij het verlies van meerdere elementen wordt het risico nog hoger, vaak is er sprake van horizontaal en eventueel ook verticaal botverlies. Daarnaast is de situatie tussen twee implantaatkronen minder gunstig door de afwezigheid van het parodontium van het buurelement en mede daardoor veel lastiger om een papil te creëren.
Is de tand of radix nog aanwezig?
Als de tand of radix nog aanwezig is dan is het belangrijk deze in situ te laten voor implanteren. Direct implanteren zorgt voor botbehoud. Bij extractie verlies je 50 % van de buccale botwand. Daarom is het belangrijk om de radix in situ te laten. Alleen bij een acute dus urgente situatie kan eerder extraheren nodig zijn. Bij een asymptomatische apicale ontsteking heeft wachten de voorkeur.
Welk type gingiva?
Als er sprake is van een dik gingiva biotype met lage dikke papillen dan is het esthetisch risico laag, het risico wordt hoger naar mate het gingiva biotype dunner wordt met een hoog scalloped verloop van de gingiva. Een gingiva met dunne en smalle interdentale papillen.
Zijn er harde of zachte weefseldefecten?
Wanneer er geen harde of zachte weefsel defecten zijn is het risico laag. Wanneer er sprake is van horizontale defecten is het risico gemiddeld. Bij verticale (en horizontale) defecten is het risico hoog. Verticale defecten zijn lastig voorspelbaar te herstellen.
Chirurgische strategie en uitvoering
In deze uitdagende regio is de chirurgische strategie ontzettend belangrijk voor het uiteindelijk esthetisch resultaat. Wat wordt de strategie om fouten te voorkomen?
3 dimensionale positionering
In de eerste plaats is een goede planning en plaatsing belangrijk, waarbij de prothetiek de plaats van het implantaat bepaald. Een incorrecte 3-dimensionele plaatsing van een implantaat kan namelijk leiden tot biologische complicaties. Bij het positioneren van het implantaat zal rekening moeten worden gehouden met een aantal voorwaarden.
In horizontale zin was het voorheen prothetisch altijd belangrijk om palatinaal van de incisale rand uit te komen en het implantaat dus ook iets palatinaal te positioneren, zodat een verschroefde implantaatkroon mogelijk was. Tegenwoordig is het ook mogelijk om de implantaatkroon onder een hoek te verschroeven met behulp van geanguleerde abutments. Dit biedt iets meer mogelijkheden qua positionering van het implantaat.
Om het buccale botniveau niet aan te tasten en te voorkomen dat het terug trekt, dient het implantaat minimaal 2 mm van de buccale rand te worden geplaatst. Voor de verticale positie wordt 3- 4 mm apicaal van de glazuurcementgrens van de buurelementen aangehouden, zo is er voldoende verticale ruimte voor een juist emergence profile. Om aan al deze voorwaarden te kunnen voldoen ligt de ideale implantaat diameter bij vervanging van een centrale incisief tussen de 3,5 en 4,5 mm.
Mocht verschroeven toch echt niet mogelijk zijn dan wordt gebruik gemaakt van een individueel abutment, waarbij de schouderrand maximaal 0,5 -1 mm submucosaal ligt. Het abutment wordt na reiniging met chloorhexidine geplaats, het schroefgat wordt afgedekt met teflon en composiet. Dan kan de kroon gecontroleerd worden gecementeerd door een retractiedraad aan te brengen en weinig cement in te brengen. Als cement kan zinkfosfaat of tempbond in het front gebruikt worden.
Directe versus uitgestelde implantaat plaatsing
Na het trekken van de tand kan op verschillende momenten worden geïmplanteerd. Het moment van plaatsing is onder te verdelen in de volgende types:
- Type 1 implantaat plaatsing: direct na extractie
- Type 2 implantaat plaatsing: vroeg na extractie (4-10 weken) – doel: zachte weefsel genezing
- Type 3 implantaat plaatsing: later na extractie (10-16 weken) – doel: zachte weefsel genezing
- Type 4 implantaat plaatsing: laat na extractie (meer dan 6 maanden) – doel: volledige botgenezing
In de esthetische zone gaat de voorkeur gaat uit naar directe implantatie na extractie. Voordelen hiervan zijn: behoud van zachte weefsels en papillen, minimaal invasieve chirurgie en behoud van een goede doorbloeding. De behandeltijd is veel korter en over het algemeen is er sprake van een lage morbiditeit. Direct implanteren is vooral geïndiceerd bij lange papillen, een hoge lachlijn en een dik en dun gingiva morphotype, dus eigenlijk een esthetisch hoog risico patiënt. Er zijn helaas wel enkele nadelen aan directe implantatie. Zo is het niet altijd mogelijk om direct te implanteren, bijvoorbeeld wanneer er sprake is van een acute ontsteking of wanneer het element sowieso al niet meer aanwezig is. Daarnaast is de chirurgie technisch lastig uit te voeren.
Sockettype 1
Direct implanteren kan op verschillende manieren worden uitgevoerd en is afhankelijk van de uitgangssituatie. Zo kan bij een sockettype 1, waarbij de buccale botlamel en de zachte weefsels nog intact zijn, gekozen worden voor een PET (Partial Extraction Therapie)/ socketshield behandeling. Een buccaal schild van de radix blijft dan in situ, waarna palatinaal daarvan geïmplanteerd wordt. Voordeel van deze techniek is dat buccaal het parodontaal ligament intact gehouden wordt, waarmee ook de gingiva guirlande behouden blijft. Een andere optie is dat de tand volledig wordt verwijderd en het element iets palatinaal in de alveole wordt gesitueerd. De ontstane gap buccaal worden dan opgevuld met botpartikels, waaroverheen de socket wordt afgedekt met een bindweefseltransplantaat. Bij voorkeur wordt er flapless geïmplanteerd, zodat de soft tissue architectuur kan worden behouden. Mocht er toch een buccale botopbouw nodig zijn dan kan een apicale approach een optie zijn. De buccale botopbouw vindt plaats via een meer apicale ingang, waarbij de gingiva guirlande intact blijft.
Sockettype 2
Bij sockettype 2 is het buccale bot wel teruggetrokken, maar de zachte weefsels zijn nog intact. Dan zal tijdens het implanteren de gereduceerde alveole en de buccale wand moeten worden opgebouwd in combinatie met een bindweefseltransplantaat. Een bindweefseltransplantaat kan het tekort aan bot compenseren.
Soft tissue management
Soft tissue management is vooral van belang bij directe plaatsing van een implantaat na extractie als compensatie van buccaal volume verlies. Of wanneer de marginale mucosa van het te verwijderen element coronaal ten opzichte van de buurelementen ligt en er niet vooraf gekozen is voor orthodontische extrusie. Of wanneer een crestale volume boost nodig is. Tijdens direct implanteren worden botpartikels in de jumping gap geplaatst, implantaat en partikels worden afgedekt met een bindweefseltransplantaat als socketseal en als volumeboost. Bij de tweede fase chirurgie wordt een healingcap aangebrachte en een afdruk gemaakt ten behoeve van een tijdelijke kroon. Met behulp van de tijdelijke kroon kan een emergence profile worden gecreëerd. Na drie maanden ontstaat dan ene fraaie transitiezone voor de vervaardiging van de definitieve implantaatkroon.
Het is goed te weten dat alhoewel de peri-implantaire weefsels esthetisch niet in alle gevallen perfect zijn en de uitkomst niet altijd voorspelbaar, de stabiliteit van de zachte weefsel door de jaren heen wel goed is.
Casus: hoog risico profiel
Als laatste casus presenteert Haakon Kuit een patiënt met een hoog risico profiel. Bij deze patiënte is sprake van een hoge lachlijn, mevrouw heeft esthetisch hoge verwachtingen. Daarnaast is er sprake van een dun gingiva morphotype met lange scherpe papillen, bovendien is apicaal al littekenweefsel aanwezig. De CBCT vertoont een SRP klasse IV zien, ook is te zien dat er sprake is van een ongunstige hoek wortel-kroon. Daarentegen is mevrouw een gezonde en gemotiveerde patiënte. Er is voldoende bot apicaal voor primaire stabiliteit en de natuurlijke kroon is bruikbaar als tijdelijke kroon. Bovendien is mevrouw akkoord met informed consent.
In deze hoog risico profiel casus wordt gekozen voor de PET/ socketshield techniek. De 21 wordt deels verwijder, buccaal wordt een schild van de radix in situ gelaten. Palatinaal daarvan werd het implantaat geplaatst. Omdat er voldoende bot apicaal was, werd voldoende primaire stabiliteit verkregen. Hierdoor was het mogelijk om met behulp van de klinische kroon van de geëxtraheerde 21 een tijdelijke kroon te vervaardigen. De klinische kroon werd met composiet aan een tijdelijk abutment bevestigd, waarbij gelet werd op een juiste vormgeving van de tijdelijke kroon in de kritische zone. De Crestal zone van de tijdelijke kroon verliep recht, in de Bounded zone convex en in de Esthetische zone concaaf. Toen uiteindelijk werd overgegaan op de vervaardiging van de definitieve kroon was een zeer fraaie transitiezone gecreëerd. Door de socketshield was zelf de stippeling van de gingiva blijven bestaan. Ook vanaf occlusaal is goed te zien dat de contour van de processus is behouden. Ondanks de ongunstige kroon-wortel hoek kon de definitieve kroon verschroefd worden met en angulair abutment. Ook na 10 jaar is nog steeds sprake van een fraai stabiel esthetisch resultaat.
Conclusie
Is een implantaatkroon in het front risky business? Nee! Mits de behandelaar ervaren is op het gebied van bot- en soft tissue chirurgie. De juiste diagnostiek, 3D-planning en plaatsing wordt uitgevoerd. De behandelaar werkt binnen een kundig multidisciplinair team. En de behandelaar streeft naar een optimaal resultaat, niet naar middelmaat.
Quality is never an accident: it is always the result of high intention, sincere effort, intelligent direction and skillfull execution; it represents the wise choice of many alternatives
William A. Foster
Haakon Kuit werkt sinds zijn afstuderen in 1996 aan het ACTA, in de Praktijk voor Parodontologie en Implantologie Arnhem (PPIA). Vanaf 2004 is hij ook als partner verbonden aan deze praktijk. Interdisciplinaire behandeling van patiënten (parodontologie, implantologie en prothetiek) staat bij de PPIA centraal. Van 1997-2000 volgde Haakon de MSc Opleiding voor Parodontologie aan de KU Nijmegen. Daarnaast volgde hij een internship in Advanced Implantology and Periodontology aan UCLA School of Dentistry in Los Angeles, USA. Hier werd zijn interesse voor de reconstructieve parodontale chirurgie en problematiek in de esthetische zone gewekt. Sinds 2017 is Haakon lid van de PET Research Group (Partial Extraction Therapy). Tevens verzorgt Haakon lezingen en klinische cursussen op het gebied van parodontale plastische chirurgie en implantologie.
Verslag door tandarts Nynke Tymstra voor dental INFO van de lezing van Haakon Kuit tijdens het congres Front2023 van Bureau Kalker. Voor vragen is Haakon bereikbaar op haakon.kuit@ppia.nl
Casuïstiek is te vinden op zijn Instagram: Cosmetische tandheelkunde
Dit artikel is eerder op dentalinfo.nl geplaatst en gezien interesse hiervoor opnieuw onder de aandacht gebracht.