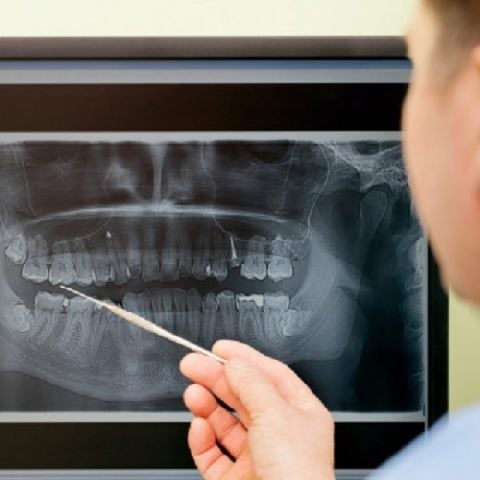
Wil een patiënt uw raad niet opvolgen of heeft hij slecht ontwikkelde executieve functies?
Iedereen komt in de praktijk wel eens patiënten tegen die anders reageren dan anderen. Het lijkt soms alsof deze patiënten niet gediend zijn van goede raad en hun gewoonten niet willen aanpassen. Wellicht is er bij zo’n patiënt sprake van slecht ontwikkelde executieve functies.
Motivational interviewing
Mondhygiënisten leren tijdens hun opleiding om met de gesprekstechniek Motivational Interviewing patiënten er toe aan te zetten zelf oplossingen te bedenken. Soms echter krijgen mondhygiënisten van hun patiënten niet echt een antwoord. Er kan dan het advies worden gegeven om er over na te denken, maar een enkele keer kunnen mensen simpelweg niet zelf verzinnen op welk moment van de dag ze een tandenstoker zouden kunnen gebruiken. Of reageren ze overmatig boos als er op resterende plak wordt gewezen. Of vinden zij zelf dat hun poetsgedrag helemaal prima is, terwijl de plakkleurtest totaal iets anders aangeeft. Houdt de patiënt u voor de gek? Waarschijnlijk niet, het kan alles te maken hebben met slecht ontwikkelde executieve functies.
Executieve functies
Executieve functies zijn de cognitieve processen die nodig zijn voor doelgericht, efficiënt en sociaal aangepast gedrag. Executieve functiestoornissen komen voor bij uiteenlopende neurologische, psychologische en psychiatrische aandoeningen, zoals leerstoornissen, niet-aangeboren hersenletsel, AD(H)D, autismespectrumstoornissen, dementie en schizofrenie. Maar ook tussen mensen zonder klinische diagnose bestaan grote verschillen in het niveau van executief functioneren. Bovendien komen executieve functiestoornissen onder hoogbegaafden veelvuldig voor.
Executieve functies zijn van invloed op gedragsregulatie en metacognitie.
Gedragsregulatie
Het vermogen om op een passende wijze gedrag te reguleren is essentieel voor het oplossen van problemen. Gedragsregulatie bestaat uit inhibitie (remming van impulsen), flexibiliteit, emotieregulatie en zelfevaluatie.
Inhibitie
Inhibitie is het vermogen om impulsen af te remmen, te weerstaan of op het juiste moment te staken. Problemen met impulscontrole kunnen nadelige gevolgen hebben voor het sociaal functioneren. Zo hebben impulsieve mensen vaak de neiging groepsactiviteiten te verstoren door ongepaste opmerkingen of door anderen te onderbreken. Daarnaast hebben personen met inhibitieproblemen vaak moeite met het onderdrukken van fysieke impulsen, waardoor zij soms ongepast fysiek reageren op anderen. Dat laatste is bijvoorbeeld het geval als een patiënt pijn ervaart en zich niet kan inhouden om u een mep te verkopen of op uw vinger te bijten. Maar ook patiënten die geen maat weten te houden met snoepen, kunnen hier last van hebben. Zij kunnen zich voornemen om minder te snoepen, maar als er een bak snoep voor hun neus staat, zijn ze niet te houden.
Flexibiliteit
Stoornissen op het gebied van flexibiliteit bemoeilijken het bedenken van alternatieve oplossingen voor een probleem of het veranderen van gedrag in een veranderde situatie. Dit kan ertoe leiden dat een verkeerde aanpak steeds herhaald wordt, zelfs als duidelijk is dat het niet werkt. Mensen met dergelijke problemen worden vaak gezien als rigide of star. Een verandering in de dagelijkse routine kan er toe leiden dat deze personen van slag raken. Een voorbeeld van de dagelijkse routine is het tandenpoetsen. Het kan voor iemand met een lage flexibiliteit bijvoorbeeld moeilijk zijn om van een handtandenborstel over te stappen op een elektrische tandenborstel. Het inbouwen van een nieuwe activiteit op een dag, zoals het spoelen met fluoride of het rageren, kan problematisch verlopen. De patiënt kan u dan niet vertellen waarom dit niet lukt. Een patiënt kan soms zelfs in paniek raken als hij zijn normale activiteiten moet onderbreken voor een bezoek aan uw praktijk.
Metacognitie
Metacognitieve functies zeggen iets over het vermogen om zelfstandig taken uit te voeren, problemen op te lossen en te denken over het eigen denken. Metacognitie is van invloed op initiatief nemen, werkgeheugen, plannen en organiseren, taakevaluatie en ordelijkheid. Iemand met een laag IQ kan toch zaken tot een goed resultaat brengen, omdat hij kan volhouden, nieuwsgierig is, goed kan samenwerken en leert van de eigen fouten. Iemand met een hoog IQ presteert echter een stuk minder als de metacognitie onderontwikkeld is. Dit zijn de zogenaamde ‘vergeetachtige professors’. Onderschat daarom niet te gauw het IQ van uw patiënt.
Werkgeheugen
In het werkgeheugen kan informatie worden vastgehouden en bewerkt, waarbij de doelstelling voor het volbrengen van de taak in acht gehouden wordt. Patiënten met een gering werkgeheugen beweren vaak dat ze nooit een instructie hebben ontvangen of dat u bepaalde informatie niet gegeven heeft.
Plannen en organiseren
Bij plannen en organiseren gaat het om het vermogen om vooruit te denken, doelen te stellen en te voldoen aan de taakeisen. Iemand die hierin niet bekwaam is, zal zichzelf niet zo gauw het doel stellen om een zo gezond mogelijk mond te krijgen. Ook zal hij niet inzien dat tanden en kiezen verloren kunnen gaan en hoe onaangenaam dit kan zijn.
Ordelijkheid en netheid
Ordelijkheid en netheid komen tot uiting in het opruimen en ordenen van spullen. U kent vast die patiënt die steeds vraagt om nieuwe ragers, omdat die van hem kwijt zijn.
Uw rol als mondhygiënist
U hoeft als mondhygiënist niet de illusie te hebben dat u bij iemand de executieve functies kunt verbeteren. Daar zijn speciale coaches en boeken voor. Maar wellicht kunt u voor iemand iets betekenen door te werken met pictogrammen en afvinklijstjes om goede gewoontes in de dag in te bouwen. Bovendien kunt u er rekening mee houden en uw benadering aanpassen. In bovengenoemde voorbeelden hoeft overigens niet per definitie sprake te zijn van een patiënt met slecht ontwikkelde executieve functies. De diagnose kan alleen door een deskundige zoals een orthopedagoog gesteld worden.
Bronnen:
Peg Dawson & Richard Guare (2009). Slim maar….. Amsterdam: Hogrefe Uitgevers bv
www.hogrefe.nl
www.bijzonderzelf.nl
Door: Lieneke Steverink-Jorna, mondhygiënist