Indicaties
In de tandheelkundige praktijk worden antimicrobiële middelen toegepast bij de:
– Bestrijding van acute bacteriële ontstekingen en eventuele complicaties
– Profylaxe en bestrijding van bacteriemie en de eventuele gevolgen bij risicopatiënten
– Ondersteuning van de behandeling van ernstige parodontale problemen
Pas op voor overbodige en overmatige toepassing
Met nadruk wordt gewaarschuwd tegen gebruik van deze middelen zonder dwingende noodzaak. Overbodige en overmatige toepassing ervan leiden tot resistentie-ontwikkeling, waardoor bepaalde pathogene micro-organismen niet meer adequaat kunnen worden bestreden. Ook moet rekening worden gehouden met de kans op sensibilisatie en toxiciteit.
Bij verergering van ontstekingen in de mond dient men er rekening mee te houden dat deze een (eerste) symptoom van een ernstig onderliggende ziekte (HIV-infectie) of een bloedbeeldafwijking kan zijn.
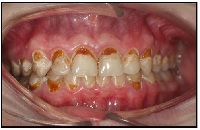
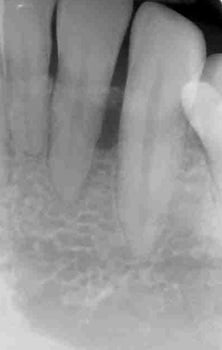
Ontstekingen in het tandkaakstelsel
De toediening van antibiotica ter voorkoming van uitbreiding van een acute infectie is alleen geïndiceerd als een causale behandeling niet mogelijk is of bij een beginnend infiltraat dat nog niet heeft geleid tot abces.
Het is van groot belang dat er eerst een gedegen diagnose wordt gesteld, waarna de therapie op de oorzaak gericht moet zijn. Als men toch antibiotica voorschrijft, dan loopt met risico dat het eigen vermogen van het lichaam om zich te herstellen wordt verstoord. Maar bij ernstige of recidiverende abcessen kan een kuur nut hebben om in afwachting van de definitieve behandeling het acute karakter van de ontsteking te bestrijden. Als de patiënt koorts krijgt na adequate drainage, dreigt er een sepsis. Ook dan mag er overgegaan worden op antibioticatoediening.
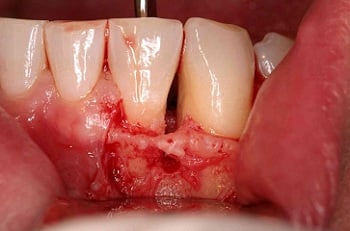
Ernstige parodontale problemen
Bij ernstige parodontale problemen, is het verantwoord in sommige gevallen de mechanische tandheelkundige behandeling te ondersteunen met het systemisch toedienen van antibiotica. Na het nemen van een kweek- of DNA-test kan er indicatie zijn om een recept uit te schrijven. Het laboratorium onderzoekt hierbij welke bacteriën er aanwezig zijn in de subgingivale microbiële flora.
Indicaties voor kweken
- Refractaire parodontitis
- De Juveniele parodontitis
- Rapidly progressing adult periodontitis
Het behandelen met ondersteuning van antibiotica is enkel geïndiceerd wanneer de mondhygiëne nagenoeg perfect is.
Starten van de kuur
De kuur mag enkel vlak voor (2 uur van te voren) of net na scalen en rootplanen worden gestart. Anders loopt men gevaar op abcessen doordat er onder andere tandsteen wordt ingesloten. Het laboratorium geeft een advies uit wanneer het antibioticum zal moeten worden ingenomen.
Bij welke bacteriën is er antibiotica geïndiceerd bij parodontitis?
Een Amerikaans tandheelkundig tijdschrijft (Perio Reports dec 2009) schrijft het volgende:
Bij gebruik van antibiotica trad er duidelijke pocketreductie op in het geval van meetbare P gingivalis. Bij geen aanwijsbare P gingivalis werd geen verschil in de pocketdiepte gemeten. Daarom zal systemische antibiotica niet mogen worden voorgeschreven voor diegene die geen meetbare G gingivalis met zich meedragen.
Een nuancering:
Wanneer een patiënt enkel verhoogde aantallen Treponema denticola, F. nucleatum en P. micros heeft, zou scalen en rootplanen en het optimaliseren van de mondhygiëne voldoende resultaat moeten boeken. Is deze patiënt reeds initieel behandeld, is de mondhygiëne adequaat te noemen en er zijn geen hopeloze elementen aanwezig, dan kan men toch het gebruik van een metronidazol-ondersteuning kunnen overwegen. De patiënt zou dan alle verschijnselen moeten vertonen van een infectie, geen roker moeten zijn en adulte parodontitis moeten hebben. Bij patiënten met pijnklachten, ANUG en jeugdige leeftijd kan dit ook overwogen worden. Maar standaard metronidazol voorschrijven bij deze bacteriën is dus absoluut niet aan de orde.
Richtlijnen antibioticumgebruik bij parodontale infecties.
Weinig goede bacteriën
Tegenwoordig wordt er bij de kweek ook gekeken naar het level van goede bacteriën. Wat nu als er volgens het laboratorium weinig goede bacteriën zijn? Kan er dan geen goed resultaat verwacht worden van het behandelen met antibiotica?
Contra-indicaties
Van metronidazol, amoxicilline, Cefuroximaxetil en Ciprofloxacin
Wanneer er een antimicrobiële ondersteuning is geïndiceerd en er een contra-indicatie is voor metronidazol kan clindamycine worden overwogen. Klinisch onderzoek heeft aangetoond dat de werking van metronidazol en clindamycine in patiënten met ernstige parodontitis vergelijkbaar is (Sigush et al. 2001, J.Periodontol 2001: 72: 275-283).
Clindamycine is een vertegenwoordiger van de lincomycinegroep. Clindamycine is een antibioticum dat wordt ingezet bij anaërobe infecties. De dagdosis voor clindamycine is 1200-1800 mg, verdeelt in 3-4 gelijke doses. Een goed regime is 450 mg 3x daags. In de regel wordt 7 dagen aangehouden en 10 dagen in patiënten met parodontitis die roken.
De periode van toediening is afhankelijk van het klinisch verloop van de aandoening en het wel/niet roken van de patiënt.
Profylaxe
Gebleken is dat na bloedige tandheelkundige ingrepen een kortdurende bacteriëmie ontstaat. Soms bestaat het gevaar dat strepto- of stafylokokken vanuit het operatiegebied via het bloed onder andere op het endocard belanden, zich daar gaan nestelen en zo aanleiding kunnen geven tot endocarditis lenta (i.c. sepsis lenta).
Bron
NTVT nieuwsbrief 31 oktober 2007
Laboral
Nederlandse Hartstichting
Farmacotherapeutisch Kompas
Abraham-Inpijn, Voorkoming van medische accidenten
Loesche & Giordano, 1994